נחלת יצחק 32א', תל אביב
דיכאון קטטוני | סימפטומים, גורמים וטיפול יעיל בקטטוניה
מהי קטטוניה (Catatonia)?
קטטוניה מאופיינת בחוסר יכולת לזוז באופן נורמלי.
הסימפטומים של תופעה קלינית זו כוללים חוסר תזוזה, חוסר יכולת לדבר או להגיב לגירויים או לחילופין תנועות מהירות או לא-שגרתיות וסירוב לאכול או לשתות.
DSM-V מגדיר קטטוניה כמצב קליני בו נוכחים שלושה או יותר מהסימנים הבאים:
קיפאון של שרירי הפנים (קטלפסיה), גמישות שעווה (Waxy flexibility), מוטיזם (אילמות), נגטיביזם (שְׁלִילָנוּת), תנוחה נייחת וקבועה, גינונים ייחודיים, תנועות סטריאוטיפיות (חזרתיות) ועוויתות בגפיים.
מה זה דיכאון קטטוני?
דִּכָּאוֹן קטטוני הוא סוג של דיכאון שגורם לאדם להרגיש חסר יכולת דיבור ותנועה לטווח זמן ארוך.
בעוד שבעבר היה נהוג לראות הפרעה זו כייחודית, הארגון הפסיכיאטרי האמריקאי כבר לא רואה בה כהפרעה נפשית נבדלת, אלא כסמן להפרעות נפשיות כגון דיכאון, הפרעה פוסט-טראומטית, הפרעה דו-קוטבית, דלקת מוחית (encephalitis) ובמקרים רבים סכיזופרניה.
הסובלים מדיכאון קטטוני יכולים לחוש סימפטומים נוספים הקשורים לדיכאון קליני:
-
תחושת עצבות מתמשכת
-
אובדן עניין בפעילויות שונות
-
עליה או הפחתה דרסטית במשקל
-
שינוי ניכר בתיאבון
-
קשיים להירדם ועייפות
-
קשיים להתעורר או לצאת מהמיטה
-
חוסר-מנוחה ועצבנות
-
חוסר ערך עצמי
-
רגשות אשם
-
קשיים בריכוז ובקבלת החלטות
-
מחשבות אובדניות או נסיונות התאבדות
-
קושי משמעותי בהשלמת משימות שגרתיות ויומיומיות ועוד
מה גורם לדיכאון קטטוני?
חוקרים מאמינים כי דיכאון הוא בחלקו תוצאה של ייצור לא-סדיר של מעבירים בין-עצביים במוח, כמו סרוטונין גלוטמט, דופמין ונוראפינפרין, כלומר אותם כימיקלים המאפשרים לתאים במוח לתקשר האחד עם השני. לפיכך, פעמים רבות, הסובלים מדיכאון מקבלים טיפול תרופתי באמצעות תרופות נוגדות דיכאון, העובדות על הכימיקלים הללו.
בנוסף, קטטוניה מיוחסת מייצור לא-סדיר של מוליכים עצביים אחרים במוח, כמו חומצת גאמא-אמינובוטירית (GABA), אליו נלוות לעיתים קרובות מחלות נוירולוגיות, פסיכיאטריות או גופניות.
צפו בראיון עם מתמודד הסובל מסכיזופרניה קטטונית:
איך מטפלים בדיכאון קטטוני?
הטיפול האפקטיבי ביותר כיום לדיכאון קטטוני הוא שילוב בין טיפול תרופתי לטיפול בנזעי חשמל (ECT), שנמצא יעיל ומהיר להקלה על הסימפטומים של ההפרעה.
חוקרים בוחנים שיטות טיפול נוספות, אך עדיין אין מספיק עדויות תומכות ליעילות הטיפול בהן.
הטיפולים הקיימים כיום בשוק לדיכאון קטטוני כוללים:
-
בנזודיאזפינים - תרופות נוגדות חרדה, כמו בונדורמין, שהשפעתן מרגיעה באמצעות העלאה של הנוירוטרנסימטור GABA (חומצת גאמא-אמינובוטירית). עבור רוב המטופלים הקטטונים, תרופות אלו מקלות אמנם על הסימפטומים, אך הן מאוד ממכרות, ולפיכך מקובל להשתמש בהן לטווח קצר בלבד.
-
טיפול בנזעי חשמל (ECT) - טיפול בשוק חשמלי נחשב לטיפול קו ראשון בדיכאון קטטוני, בשיעור הצלחה של 80-100% מהמקרים, כאשר הצלחה נמדדת בתגובות גופניות מוטוריות המפחיתות את תסמיני ההפרעה. יתירה מכך, מחקרים מעלים כי ECT יעיל גם מול קטטוניה עמידה - כאשר שימוש בתרופות ממשפחת הבנזודיאזיפינים אינו מעלה תוצאות חיוביות. טיפול ECT הולך ומתקדם בימינו: הוא כרוך בפחות תופעות לוואי (כמו אובדן זיכרון), אך עדיין מחייב אשפוז והרדמה מלאה.
-
רצפטור NMDA - ישנן עדויות הולכות וגוברות שניתן להשתמש ברצפטורי NMDA כדי לטפל בדיכאון קטטוני. NMDA הוא נגזרת של חומצת אמינו שמחקה את ההתנהגות של גלוטמט וקשורה בהפרעות אוטו-אימוניות. למרות שנראה כי מדובר בשיטת טיפול מבטיחה, אין עדיין מספיק עדויות מחקריות לטיבה או לתופעות הלוואי הנלוות לה.
-
טיפול בגרייה מגנטית חוזרת (rTMS) - טיפול זה הוא טיפול לא-פולשני, המעביר אותות מגנטים קצרים למוח ועולות העדויות כי מדובר בטיפול מבטיח גם לדיכאון קטטוני, בעיקר מכיוון שהוא חוסם רצפטורים של דופאמין D2. עם זאת, נחוץ מחקר נוסף בנוגע לאפקטיביות השיטה להתמודדות עם הפרעה זו.
לסיכום, דיכאון קטטוני נחשב לסוג חמור של דיכאון, המפריע לסובל ממנו להתנהל בחיי היומיום.
האם דיכאון יכול להיות קטלני? <
בואו נדבר על הדברים
החשובים באמת
עם ראש המכון / מומחה ספציפי-
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
עדכון אחרון:
16 בדצמבר 2023
מקורות:
Baghai, T. C., Eser, D., & Möller, H.-J. (2008). Effects of different antidepressant treatments on the core of depression. Dialogues in Clinical Neuroscience, 10(3), 309–320
Luchini, F., Medda, P., Mariani, M. G., Mauri, M., Toni, C., & Perugi, G. (2015). Electroconvulsive therapy in catatonic patients: Efficacy and predictors of response. World Journal of Psychiatry, 5(2), 182–192
Penland, H. R., Weder, N., & Tampi, R. R. (2006). The catatonic dilemma expanded. Annals of General Psychiatry, 5, 14
Raveendranathan D, Narayanaswamy JC, Reddi SV. Response rate of catatonia to electroconvulsive therapy and its clinical correlates. Eur Arch Psychiatry Clin Neurosci. 2012;262:425–430
Sienaert, P., Dhossche, D. M., Vancampfort, D., De Hert, M., & Gazdag, G. (2014). A Clinical Review of the Treatment of Catatonia. Frontiers in Psychiatry, 5, 181
Starkstein, S. E., Petracca, G., Tesón, A., Chemerinski, E., Merello, M., Migliorelli, R., & Leiguarda, R. (1996). Catatonia in depression: prevalence, clinical correlates, and validation of a scale. Journal of Neurology, Neurosurgery, and Psychiatry, 60(3), 326–332
https://www.healthline.com/health/depression/catatonic-depression
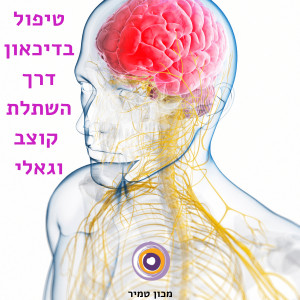
טיפול בדיכאון באמצעות גרוי עצב הוואגוס | קוצב וגאלי (VNS)
בטיפול VNS, גירוי עצב הוואגוס (העצב התועה), עושים שימוש לטיפול באפילפסיה, אבל מנהל המזון והתרופות האמריקאי (FDA) אישר אותו ב-2005 כאופציה לטיפול בדיכאון עמיד.
בתהליך VNS, טיפול באמצעות קוצב וגאלי שמושתל בצוואר, מגורה עצב הוואגוס בצורה מבוקרת על ידי אותות חשמליים, מה שמביא ליציבות פעילות עצבית אבנורמלית.
כפי הנראה, הגירוי הזה משנה את הדפוסים של גלי המוח ובכך עוזר להפחית תסמינים של דיכאון.
אנו לא מקיימים טיפול זה
או ייעוץ לגביו במכון טמיר
ישנם שני עצבי ואגוס, אחד בכל צד של הגוף, שניהם מתחילים מבסיס הצוואר ויורדים מגזע המוח עד לחזה.
VNS כולל השתלה כירורגית בחזה של מכשיר, קוצב, שנקרא ״מחולל פולסים״.
הקוצב הזה קצת יותר גדול ממטבע של 10 ש״ח, אבל מחיר הניתוח, לפי הדיונים בוועדת סל הבריאות, מגיע ל-90,000 ש״ח.
השאלה אם טיפול VNS ייכנס לסל הבריאות נמצאת ממש בימים אלו על סדר היום וההחלטה בהחלט יכולה להציל חיים עבור קבוצה נואשת את מטופלים.
איך מתבצע ההליך הרפואי?
הקוצב מחובר לעצב הוואגוס השמאלי דרך חוט שמושחל מתחת לעור.
מחולל הפולסים מתוכנת להעביר זרם חשמלי במעגלים מתמשכים.
הוא מגרה את העצב בזמנים קבועים ועוצר לכמה דקות לפני שהוא מעביר את הפולסים הבאים.
רופאים לא לגמרי בטוחים איך גירוי של עצב הוואגוס מפחית סימפטומים של דיכאון אבל נראה ש-VNS יכול לעזור לאתחל את חוסר האיזונים במרכזי מצב הרוח במוח.
הרבה מומחים רפואיים משווים את זה לטיפול בנזעי חשמל (ECT), שכולל גירויים ממוקדים בחלקים נבחרים במוח, באמצעות פולסים חשמליים.
שיטת VNS נכנסה לשימוש כטיפול בדיכאון רק בשנים האחרונות ועדיין בודקים מחקרית עד כמה זה באמת עוזר וכיצד.
בגדול, גרייה וגאלית נחשבת לטיפול של המוצא האחרון, וברופאים ממליצים לנסות טיפול בנוגדי דיכאון וטיפול פסיכולוגי לפני שמועלית האפשרות הזו.
למי מתאים טיפול בגרייה וגאלית?
טיפול וגאלי מומלץ רק למבוגרים מגיל 18 שמצבם לא השתפר, כאמור, אחרי טיפולי קו ראשון בדיכאון, תרופתיים ופסיכותרפיים.
גם לאחר ההשתלה, ב-FDA ממליצים להמשיך במקביל עם טיפול אחרים, כמו תרופות SSRI ו/או טיפול קוגניטיבי-התנהגותי (CBT).
יש גם התוויות נגד:
סביר שלנשים בהריון ולמתמודדים עם בעיות נוירולוגיות לא יומלץ על טיפול VNS.
הרופא אמור לקבוע האם הטיפול הזה הוא אופציה עבור המטופל, תהליך שמתקיים לעיתים בקונסוליום מומחים.
תופעות לוואי של ניתוח VNS
VNS כולל ניתוח גדול כדי להשתיל את הקוצב, ויכולים להיות סיבוכים בניתוח ואחריו, הנפוצים הם זיהום, כאב, בעיות נשימה ונזק לעצב הוואגוס.
עוד סיכון שיכול להיות לניתוח VNS הוא האפשרות של שיתוק במיתרי הקול. זה יכול לקרות אם המכשיר זז לאחר ההשתלה.
במקרים רבים עולה צורך להפסיק ליטול תרופות כמה ימים לפני הניתוח.
מטופלים שעוברים את הניתוח יכולים לחוות כל מיני תופעות לוואי אחריו, למשל כאבים בחזה או בגרון, קושי לבלוע וקושי לנשום.
אצל חלק מהמטופלים הדיכאון יכול אפילו להחמיר.
נראה שחולל הפולסים עלול גם להישבר ובמקרים מסוימים יהיה צורך להתאים אותו מחדש, מה שיחייב ניתוח נוסף.
לבסוף, תיתכן גם תגובת-יתר ואזוווגאלית עקב לחץ או גירוי יתר של העצב. במצב כזה לחץ הדם יורד דרמטית, קצב הלב מואט וכלי הדם ברגליים מתרחבים, מה שעלול לגרום לבחילה או התעלפות.
אז מה לסיכום?
קוצב וגאלי הוא אמצעי התערבות חדש ומסקרן, שיוכל לשרת מטופלי קצה שמתמודדים עם דיכאון עקשן ועמיד במיוחד, אצלם ההפרעה לא שככה גם אחרי 4 סוגי התערבות מבוססות ראיות.
עם זאת, נכון להיום, היעילות והבטיחות של VNS לדיכאון עדיין לא ברורים.
נדרשים ניסויים מבוקרים אקראיים נוספים בכדי לוודא את היעילות והבטיחות של השיטה.
מקורות:
רן רזניק. הניתוח שמצית את הדמיון: נוגד דיכאון בשלט רחוק. פורסם ב-19.12.21 בישראל היום: https://www.israelhayom.co.il/health/article/6379115
Lv, H., Zhao, Y. H., Chen, J. G., Wang, D. Y., & Chen, H. (2019). Vagus Nerve Stimulation for Depression: A Systematic Review. Frontiers in psychology, 10, 64
טיפול STAIR נרטיבי בהפרעת דחק פוסט טראומטית (PTSD)
טיפול STAIR
STAIR הוא סוג של טיפול פסיכולוגי בגישה נרטיבית בטראומה, קיצור של Skills Training for Affective and Interpersonal Regulation.
STAIR הוא אימון מיומנויות לוויסות רגשי ובין-אישי וניתן להתייחס אליו כווריאציה של טיפול קוגניטיבי התנהגותי מבוסס ראיות.
השיטה פותחה עבור מטופלים/ות שסובלים מהפרעת דחק פוסט טראומטית (PTSD) , הפרעה שכוללת ביטויים כרוניים סבוכים.
המודל של STAIR מורכב ממספר רכיבי ליבה טיפוליים, שתוכננו לענות בגמישות על צרכיהם הייחודיים של ניצולי טראומה, בני נוער ומבוגרים עם PTSD, וכן לוויסות רגשי ובעיות בין אישיות.
ליה רינג, MSW, מטפלת מומחית בטראומה, בגישת STAIR בפתח תקווה
עבור אילו בעיות שיטת STAIR יעילה?
ניתן להשתמש ב- STAIR עם ניצולים מכל סוג של טראומה כגון לחימה, תאונות, פגיעה מינית, טראומה מורכבת והתעללות מינית.
כמה זמן אורך הטיפול?
באופן ספציפי, STAIR הוא טיפול לטווח קצר שנמשך 8 מפגשי טיפול. כמובן שניתן להעניק טיפול לתקופות ארוכות יותר בהתאם לצרכי המטופל/ת.
למרות של STAIR יש מדריך (פרוטוקול) והוא נועד להיות מועבר למטופל ברצף מובנה, לא מדובר על מתכון שמועבר בצורה טכנית.
להיפך, טיפול STAIR מונחה בצורה הטובה ביותר על ידי מטפל/ת יצירתי/ת ובעל/ת תושייה שפיתח ברית טיפולית חזקה עם המטופל.
STAIR / MPE
אחת הווריאציות של הטיפול, שמיועדת לנפגעי/ות התעללות בילדות, כוללת אימון מיומנויות בוויסות רגשי ובין אישי (טיפול STAIR הרגיל) בתוספת חלק של חשיפה ממושכת, מתודולוגיה מבוססת ראיות לטיפול בטראומה.
לכן הוספו לפרוטוקול האותיות MPE, שמתייחסות ל- Prolonoged Exposure וכך נוצרו ראשי התיבות STAIR / MPE.
קָצָר
אַנִי עַדַיִן מִתְקַשָּה לְעַכֵּל
שֶמֵאַחוֹרֵי כֹּל חַלוֹן מוּאָר
מִסְתַּתֵּר סִפּוּר חַיִּים
לֹא פָּחוֹת
עָמֹק
מִשֶּלִּי
רחל חלפי
בואו נדבר על הדברים
החשובים באמת
עם ראש המכון -
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
לקוחות ועמיתים על מטפלי/ות מכון טמיר
מקורות:
Cloitre, M., & Schmidt, J. A. (2015). STAIR narrative therapy. In U. Schnyder & M. Cloitre (Eds.), Evidence based treatments for trauma-related psychological disorders: A practical guide for clinicians (p. 277–297). Springer International Publishing AG
Jill T. Levitt and Marylene Cloitre (2005). A clinician's guide to STAIR/MPE: Treatment for PTSD related to childhood abuse. Cognitive and Behavioral Practice,Volume 12, Issue 1.
Valentine, S. E., Fuchs, C., Olesinski, E. A., Sarkisova, N., Godfrey, L. B., & Elwy, A. R. (2023). Formative evaluation prior to implementation of a brief treatment for posttraumatic stress disorder in primary care. Implementation science communications, 4(1), 48. https://doi.org/10.1186/s43058-023-00426-2
תסביך אב | מהי המשמעות הפסיכולוגית של ״דדי אישוז״?
״דדי אישוז״ הוא מטבע לשון נפוץ ודי ביקורתי, שלעתים קרובות מתאר אישה או גבר שנוטים להימשך פעם אחר פעם ליחסים מורכבים עם דמות אב, בדרך כלל לגברים מבוגרים יותר, או בעלי השפעה וכוח חזקים יותר.
עם זאת, תסביך אב מוכר כתופעה תיאורטית בלבד ולא זכה עם השנים להכרה פסיכודיאגנוסטית ברורה.
אולי כי אין מאחוריו ראיות ואולי בגלל שאינו משקף באמת בעיה.
אז מה באמת עומד פסיכולוגית מאחורי תסביך אב?
ברמת הפשט, תסביך אב בפסיכולוגיה מתפתח כאשר ילד/ה התמודדו עם יחסים לא טובים, או לא מספקים, עם אבא שלו או שלה.
האדם הזה גורר איתו צורך באישור, תמיכה, אהבה והבנה, גם כשהוא מבוגר, מה שיכול לגרום להחלטות לא נבונות במערכות יחסים.
בפסיכולוגיה משתמשים לעיתים בביטוי ״תסביך אב״ כדי לתאר יחסים לא פתורים עם אבא, מצד שני המינים.
אצל גברים התסביך מתבטא במאבק לאישור וערך עצמי, מה שכרוך לעיתים בתחרותיות דחפית שמקורותיה אינם תמיד מוצדקים בהווה.
אצל נשים מתבטא התסביך בצורך ובכמיהה להגנה, ביטחון ואישור.
״כל האנשים, בין בני שנה, בין בני שבעים,
בין חיים ובין מתים,
זקוקים לאבא״
-- חנוך לוין, ״חיי המתים״
מה מקור המושג ״תסביך אב״?
המונח מגיע מאבא, כלומר ממשנתו של זיגמונד פרויד, אבי הפסיכואנליזה.
המונח נטבע על ידי פרויד כחלק מההמשגה של קומפלקס אדיפוס, מודל שפרויד גזר מתוך טרגדיה יוונית ידועה, בה גיבור המחזה רוצח את אביו ונושא את אמו לאישה, מבלי לדעת כי הוא צאצא של השניים.
אדיפוס אינו יכול לשאת את רגשות האשם על מעשיו ומנקר את שתי עיניו כענישה עצמית.
פרויד הלביש את עלילת המחזה, ביצירתיות אין קץ, על נפש האדם, בצורת דרמה התפתחותית שכל אחד מאיתנו עובר בטווח הגילים 3-6 (השלב הפאלי במודל הפסיכוסקסואלי של פרויד).
הגימיק הבולט במודל, זה שכולם מכירים, הוא שלילדים ולילדות יש משיכה מינית לא-מודעת כלפי ההורה מהמין המקביל - ילד לאמו וילדה לאביה.
אבל פרויד לא התייחס למשיכה מינית בוגרת ובשלה אלא לסוג של בעלות, מושקעות של הליבידו בהשגת ההורה הרלוונטי.
מכיוון שיומרה כזו עלולה לעורר את זעמו של ההורה המתחרה, חווה הילד חרדה עצומה, אותה המשיג פרויד כ״חרדת סירוס״.
לדילמה הפנימית בין מאבק על ההורה מהמין השני לבין חרדת הסירוס, מוצא הילד/ה פתרון:
הוא מפתח פשרה, במסגרתה ינסה להיות ״כמו אבא״ או ״כמו אמא״ ולהזדהות עמם, כדי למצוא לעצמו בת זוג אחרת, מחוץ למשולש, אשה אחרת שניתנת להשגה.
כך אמורים הדברים לעבוד, לפי פרויד, בצורה התקינה והטבעית.
זהו הפתרון האולטימטיבי לתסביך אדיפוס *.
רק שלפעמים, איך נגיד... הדברים קצת מסתבכים.
כשהדברים מסתבכים נוצר תסביך, במקום פתרון שמאפשר לנפש להמשיך לצמוח.
התסביך מתבטא בפיקסציה, קיבעון, התקעות באותה נקודה בדרך לפתרון המשבר האדיפלי, בה נעצרו הילד או הילדה.
כדי להדגים ניקח מקרה קצת פשטני:
אם ילדה לא ויתרה על אבא ולא הזדהתה עם אמה - כדרך הטבע של פתרון הקונפליקט - היא תמשיך להרגיש מאוימת לאורך החיים מנוכחותן של נשים ולהתחרות עמן באופן תמידי על השגת גבר נכסף, שאינו יכול להיות מושג. שוב ושוב ושוב, בהקשרים שונים, היא תעמוד מול אותה דרמה.
בהתבגרות ובבגרות היא תהיה חברה של בנים, כי מבחינתה ״נשים מקנאות בה״ והיא לא תמצא תשוקה אמיתית באהבה הדדית, כי משאלותיה נתונות בידי אובייקטים לא אפשריים.
זה בגדול הרעיון האנליטי של תסביך אב.
איך מתמודדים?
הדרך הכי טובה להתגבר על תסביך אב היא בטיפול פסיכולוגי.
המטפל יכול לעזור להבין את השורש שגורם לרגשות ולהתנהגויות האלה, ואז לעבוד עם המטופל כדי למצוא להם פתרונות מותאמים אישית.
טיפול נפשי יכול לכסות מגוון נושאים:
דיכאון, חרדה, עיבוד אבל מציאותי או סימבולי, בניית ההערכה העצמית, ניהול לחץ נפשי, ניהול כעסים ועוד הרבה.
המטפל/ת יכול לעזור למטופל ׳לסגור מעגל׳ עם חוויות עבר ולשנות את דפוסי החשיבה הנוכחיים.
בסוף התהליך, סביר שהמטופל יבין את עצמו טוב יותר וירגיש יותר שליטה על ההתנהגויות שלו.
בואו נדבר על הדברים
החשובים באמת
עם ראש המכון / מומחה ספציפי-
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
נכתב ע״י מומחי מכון טמיר
עדכון אחרון:
12 בינואר 2023
* מעניין לפתח את המחשבה הזו ולהתבונן על יחסי אב-ילד בראי הצייט-גיייסט. אם בתקופת פרויד פגש הילד חרדת סירוס פסיכולוגית מצד האב, יתכן שבתקופתנו חווה האב חרדת סירוס פסיכולוגית מצד הבן. באפיזודה של שכרות נוח מתארים חלק מהפרשנים אירוע בו חם סירס את נוח ונענש על כך.
מקורות:
מקסים בן אמו (2019). האקטואליות של התסביך האדיפלי. מתוך פסיכו-אקטואליה, מגזין הסתדרות הפסיכולוגים.
טיפול תרופתי למתמודדים עם הפרעה דו-קוטבית | מחקרים ומידע
טיפול תרופתי
בהפרעה דו-קוטבית
למרות הקיצוניות במצב הרוח, הרבה פעמים אנשים שמתמודדים עם הפרעה ביפולרית לא מזהים עד כמה חוסר היציבות הרגשית מפריעה לחייהם ולחיי האנשים שהם אוהבים, ולא פונים לטיפול.
יש הרבה מתמודדים שאוהבים את תחושת האופוריה והמחזוריות המאנית, בהן הם יותר פרודוקטיביים.
אבל אחרי האופוריה הזו תופיע תמיד התרסקות רגשית שיכולה להשאיר את האדם מדוכא, שחוק ואולי אפילו מתמודד עם בעיות חדשות שנוצרו - כלכליות, חוקיות או משפיעות על מערכות היחסים.
במצב שיש סימפטומים של דיכאון או מאניה צריך לראות רופא או מומחה לבריאות הנפש, כי הפרעה ביפולרית אינה משתפרת מעצמה.
טיפול פסיכולוגי בהפרעה ביפולרית יכול לעזור לשלוט בסימפטומים ולשפר את איכות החיים, בעיקר של איש/ת מקצוע עם ניסיון טיפולי.
הדרך היעילה ביותר היא לשלב פסיכותרפיה עם טיפול תרופתי.
אם קיימות מחשבות או התנהגות אובדניות, שנפוצות אצל אנשים עם הפרעה ביפולרית, חשוב ליצור קשר עם קרוב משפחה או חבר שסומכים עליו. במקרה של ניסיון אובדני צריך להזעיק עזרה מקצועית, להתקשר לעזרה נפשית מיידית (כמו מד״א) או לפנות ישירות למיון.
אם מישהו שאתם אוהבים נמצא בסכנת התאבדות או עשה ניסיון כזה, ודאו שמישהו נשאר איתו והתקשרו למספר חירום, כמו קו ער״ן.
כאמור, אפשר גם לקחת אותו למיון אם אתם חושבים שניתן לעשות זאת בבטחה.
קושי עם אי דבקות בנטילת תרופות בהפרעה ביפולרית
לפני שנתחיל לסקור מה שידוע, חשוב לציין כי אחת הבעיות המרכזיות בטיפול תרופתי בהפרעה דו-קוטבית היא אי דבקות של המטופל בנטילת התרופות:
רוב המטופלים שנרשמו להם תרופות להפרעה דו קוטבית אינם לוקחים את התרופה בתדירות של תכנית הטיפול שרשם הפסיכיאטר.
במחקר אורך בפינלנד, למשל, נותחו נתונים של 33,000 מבוגרים הסובלים מהפרעה דו-קוטבית, אשר אובחנו עם ההפרעה בין 1987 ל-2018.
במהלך 4 שנות המעקב, 59.1% מהמטופלים לא לקחו תרופות, לפחות ממרשם אחד של מייצב מצב רוח או תרופה אנטי פסיכוטית (Lintunen et al, 2023).
מבין מייצבי מצב הרוח, לליתיום היה השיעור הנמוך ביותר של תרופות שלא ניטלו, בעוד דפלפט היה הגבוה ביותר.
מייצבי מצב רוח
מייצבי מצב רוח הם משפחה של תרופות פסיכוטרופיות שמטפלות במאניה דיפרסיה, הן לטיפול בתסמינים מיידיים של אפיזודות מאניות ודיכאוניות, והן במטרה למנוע הישנות של אפיזודות דומות בעתיד.
ישנם גם מייצבי מצב רוח שיעילים יותר למיקוד בטיפול באפיזודות מאניות ואילו אחרים טובים יותר בטיפול באפיזודות דיכאוניות. מטופלים עשויים ליטול מייצבי מצב רוח בנפרד או בשילוב עם תרופות פסכיאטריות אחרות.
מייצבי מצב רוח, כמו תרופות אחרות, הם בדרך כלל רק חלק אחד מתכנית טיפול בהפרעה דו קוטבית.
על פי נתוני המכון הלאומי לבריאות הנפש (NIMH), טיפול יעיל יכלול גם תרופות וגם סוג של טיפול בשיחות.
פסיכיאטרים נוהגים לסווג תרופות אלה כמייצבי מצב הרוח מהדור הראשון או מהדור השני.
חלוקה נוספת היא בין מונותרפיה לבין פוליתרפיה.
מונותרפיה מתייחסת לטיפול באמצעות תרופה אחת, בעוד פוליתרפיה מתבססת על שילוב בין שתי תרופות או יותר.
מייצבי מצב הרוח מהדור הראשון
מדענים פיתחו בשנות השישים את מייצבי מצב הרוח מהדור הראשון.
אלו כוללים:
חוקרים בשנות התשעים פיתחו מייצבי מצב רוח מהדור השני.
מעבר לתרופות הקלאסיות לייצוב מצב רוח, מקובל גם לטפל בתרופות אנטיפסיכוטיות אטיפיקליות בעיקר באולנזפין.
אולנזפין יעילה בטיפול בהתקפים של מאניה. יתכן שיש לה גם יעילות פרופילקטית כללית, אבל לא הודגמה יעילותה בטיפול בהתקפי דיכאון דו-קוטבי.
מייצבי מצב הרוח מהדור השני כוללים:
-
זיפרקסה / olanzapine
-
סרוקוול / קווטיאפין / quetiapine
-
אריפליי / אריפיפרזול / aripiprazole
-
ריספרידון / ריספרדל / ריספונד
בשנת 1994 נתן מנהל המזון והתרופות (FDA) את אישור השימוש בתרופה למוטריג'ין (למיקטל) נגד פרכוסים אפילפטיים כמייצב מצב רוח למטופלים עם הפרעה דו קוטבית, כמו גם טיפול באפילפסיה.
מייצבי מצב רוח כמו ליתיום ולמוטריג'ין עשויים לסייע בהפחתת התנודתיות הרגשית שמאפיינת את המתמודדים.
לעומת זאת, תרופות אנטי-דיכאוניות כמו פרוזק, פארוקסטין וזולופט בדרך כלל אינן מומלצות היות והן עלולות להחמיר את הסימפטומים המאניים אצל אנשים מסוימים.
שתי התרופות המסורתיות לטיפול בהפרעה דו-קוטבית הן ליתיום (Lithium) ודיואלפרואקס (Divalproex), שתיהן עדיין מוכיחות את יעילותן במחקרים מבוקרים , אולם כיום ישנו מספר רב של תרופות מייצבות מצב רוח או כאלו המהוות אופציה טיפולית שכיחה להפרעה דו-קוטבית.
נרחיב על חלק מהמייצבים:
ליתיום
היסטוריה
לליתיום יש עבר ארוך ומוכח לטיפול בהפרעה דו-קוטבית.
היסוד ליתיום התגלה בשנת 1817 והשפעתו לייצוב מצב הרוח התגלתה כבר בסוף המאה ה 19.
הוא ניתן כתרופה למתמודדי נפש החל משנת 1949 על ידי ג'ון קייד, פסיכיאטר אוסטרלי, שהיה הראשון לפרסם מחקר מבוקר על ההשפעה של ליתיום בטיפול במאניה אקוטית.
עם זאת, ליתיום לא אושרה לשימוש על ידי ה-FDA עד 1970, בעיקר בגלל החלון התרפויטי הצר שלו.
יעילות
נראה שעל אף הוותק של הליתיום לא נס ליחה:
מחקר מלמד כי התרופה עדיין בראש המצעד -
היא קשורה במניעת אשפוזים חוזרים בקרב מתמודדים עם הפרעה ביפולרית (Lähteenvuo et al, 2018).
מחקר שממחיש יותר את הנתונים מראה שטיפול בליתיום מצמצם את שיעור האשפוז פי שלוש וחצי:
שנה לפני תחילת הטיפול בליתיום, 40.4% מהמטופלים הביפולרים אושפזו, בעוד שרק 11.2% אושפזו בעת נטילת התרופה (Pompili et al, 2023).
כשבוחנים את היעילות של ליתיום בקרב מתבגרים מגלים כי בני נוער שמתמודדים עם הפרעה דו-קוטבית הנוטלים ליתיום מצויים בסיכון מופחת לנסיונות התאבדות, בהשוואה לבני נוער במצב דומה שנוטלים מייצבי מצב-רוח אחרים.
אותו מחקר מצא גם כי למתבגרים אלו יש פחות תסמינים דיכאוניים ותפקוד פסיכולוגי חברתי טוב יותר בהשוואה לאלו שאינם נוטלים ליתיום.
התוויה
נראה שעדיף להשתמש בתרופה זו במיוחד כאשר מדובר בהפרעה הדו-קוטבית מהסוג הראשון, הכוללת אפיזודות מאניות בשילוב עם אפיזודות של דיכאון חמור.
ליתיום יעילה במיוחד לטיפול בסימפטומים מאנים משמעותיים, לטיפול ארוך טווח ולא לטיפול אקוטי ובהפחתה משמעותית של הסיכון לאובדנות (שעלול להגיע לכ-10%, בהפרעה דו קוטבית).
יעילותה של הליתיום מתבטאת גם בעיתוי - היא מוכחת ככלי מניעתי, כאמצעי להפחתת אשפוזים חוזרים ונמצאה יעילה ביותר כאשר משתמשים בה מוקדם ככל האפשר ביחס לפריצת ההתקף המאני הראשוני.
הטיפול בליתיום יעיל גם כתרופה נוספת במצבים הפרעה חד-קוטבית או דיכאון עמיד לתרופות.
הרעלת ליתיום
למרות היתרונות, מחקר שפורסם במאי 2020 בכתב העת האמריקאי לפסיכיאטריה העלה כי השימוש בתרופות מייצבות מצב רוח, כמו ליתיום, פחת בשני העשורים האחרונים. משפחת התרופות שמחליפה את המייצבים היא תרופות אנטי-פסיכוטיות מהדור השני (תרופות לא טיפוסיות, כמו ריספרידון, ריספרדל, ריספונד, ריספרידקסגדל ועוד) בטיפול בהפרעה דו קוטבית.
בעיה קריטית עם ליתיום היא רעילות גבוהה ותופעות לוואי שעלולות להיות קשות:
בלבול ודיסאוריינטציה, התכווצויות שרירים, תגובתיות-יתר מוטורית, התכווצויות, שלשול והקאות, אי נוחות, בחילה, סחרחורת, חולשת שרירים, תחושת טשטוש.
ידוע כי אין להשתמש בתרופה במטופלים עם בעיות בכליות, ויש להיזהר בשילוב תרופתי שעלול לגרום להרעלת ליתיום .
למעשה, שיעור לא נמוך בכלל של המטופלים כרונית בליתיום חווים לפחות הרעלה אחת במהלך הטיפול.
אבל הנה, יש לנו בשורה מצוינת לשיפור בטיחותם של מטופלים הנעזרים בליתיום:
מחקר חדש מדווח על יתרונותיו של חיישן (סנסור) לביש, עשוי בד ונוח לתפעול, שמאותת בזמן אמת על חריגה ברמה התקינה של רמות הליתיום בדם.
דפלפט
במצבים בהם בעיות שינה וחרדה הינם סימפטומים קבועים בהפרעה, דפלפט, חומצה ולפרואית (Divalproex / Depakote) עשויות להיות מקום טוב יותר מליתיום להתחיל ממנו.
תרופות אלו מתאימות לשימוש כאשר יש צורך בטיפול חזק ומהיר. הן כמעט תמיד עוזרות לפחות במידה מסוימת בטיפול CBT באינסומניה, גם כאשר ניתנות במינון נמוך. כמו כן, תרופות אלו יעילות כאשר קיימים סימפטומים בולטים של חוסר יציבות רגשית, מצבי רוח משתנים ועצבנות. טיפול תרופתי זה הינו מומלץ היות וקיים ניסיון רב שנים עימו, פסיכיאטרים מכירים את התרופות היטב ויודעים לאילו בעיות לצפות וכמו כן, בדומה לליתיום, הוכח כי תרופות אלו עובדות.
עם זאת ידוע כיום כי דפלפט יכולה להביא לעליה במשקל ולבעיה הורמונליות בקרב נשים - שחלות פובליציסטיות. לכן, לרוב מומלץ להשתמש בתרופה זו רק עבור גברים או עבור נשים לאחר סיום המחזור החודשי.
בנוסף, יתכן קשר בין נטילת דפלפט בהריון לבין סיכון לאוטיזם / ADHD:
מאמר שפורסם בינואר 2021 בכתב העת Psychiatric News מדווח על ממצאים חדשים לפיהם ילדים שנחשפו לדפלפט בהיותם ברחם היו בסיכון גבוה יותר להפרעת הספקטרום האוטיסטי ולהפרעת קשב וריכוז, בהשוואה לאלה שלא נחשפו לתרופה:
טרילפטל / אוקסקארבאזפין
דפלפט, חומצה ולפרואית היא תרופה יעילה ביותר לייצוב מצב הרוח.
מתאימה בעיקר לטיפול במצבי חירום (כאשר הסימפטומים קיצוניים ביותר), כשיש צורך בשיפור מהיר. התרופה מביאה לשינוי כמעט מיידי בסימפטומים ואנשים יכולים לחוש בשינוי תוך מספר שעות בלבד. אולם, על אף השפעתה היעילה, התרופה מלווה בעליה דרמטית במשקל בקרב מספר גבוה של אנשים הנוטלים אותה ויכולה לגרום לסוכרת במקרים מסוימים, גם כאשר לא נצפת עליה משמעותית במשקל. לכן, תרופה זו יעילה בעיקר לטווח הקצר, היות וחוץ מעליה במשקל ישנם מעט סיכונים לטווח הקצר, ולרוב ניתנת על פי צורך (במקרי קיצון) ולא כטיפול קבוע לטווח הארוך.
זיפרקסה / אולנזאפין
זיפרקסה (אונזאפין) היא תרופה יעילה ביותר לייצוב מצב הרוח. מתאימה בעיקר לטיפול במצבי חירום (כאשר הסימפטומים קיצוניים ביותר), כשיש צורך בשיפור מהיר. התרופה מביאה לשינוי כמעט מיידי בסימפטומים ואנשים יכולים לחוש בשינוי תוך מספר שעות בלבד.
אולם, על אף השפעתה היעילה, התרופה מלווה בעליה דרמטית במשקל בקרב מספר גבוה של אנשים הנוטלים אותה ויכולה לגרום לסוכרת במקרים מסוימים, גם כאשר לא נצפת עליה משמעותית במשקל. לכן, תרופה זו יעילה בעיקר לטווח הקצר, היות וחוץ מעליה במשקל ישנם מעט סיכונים לטווח הקצר, ולרוב ניתנת על פי צורך (במקרי קיצון) ולא כטיפול קבוע לטווח הארוך.
למיקטל / למוג׳ין / Lamictal / למוטריג'ין
למיקטל היא תרופה נוגדת פרכוסים, שמראה יעילות מסויימת גם בטיפול בדיכאון דו-קוטבי אקוטי.
היא בה הבעיה העיקרית הינה אפיזודות של דיכאון.
למיקטל מתאימה במיוחד להפרעה דו-קוטבית מסוג 2 לאור יעילותה בניהול אפיזודות חוזרות ונשנות של דיכאון ובייצוב מצב הרוח לטווח ארוך.
היא פחות מתאימה למאניה חריפה או למחזוריות מהירה.
בנוסף לכך, תרופה זו אינה מביאה לעליה משמעותית במשקל, בשונה מתרופות רבות המשמשת לטיפול בהפרעה דו-קוטבית.
למעשה, במרבית המקרים היא איננה מביא לתופעות לוואי כלשהן ולא ידוע על סיכונים לטווח ארוך הנובעים מצריכה קבועה של למוטריג'ין.
לאחרונה אושרה גם Latuda כתרופה להפרעה ביפולרית לבני נוער על ידי ה-FDA.
מציאת התרופה הנכונה כנראה תדרוש ניסוי וטעייה, ואם אחת לא עובדת טוב, מנסים אחרות. זה דורש סבלנות כי יש תרופות שלוקח להן שבועות או חודשים להגיע ליעילות מלאה. בגדול, משנים בכל פעם רק תרופה אחת כדי לזהות איזה מקלות על הסימפטומים עם הכי פחות תופעות לוואי. גם יכול להיות שיהיה צורך להתאים את התרופות אם הסימפטומים ישתנו.
הצגנו כאן חלק קטן בלבד מהתרופות הקיימות כיום לטיפול בהפרעה דו-קוטבית. כל תרופה עשויה להשפיע באופן שונה על אדם ספציפי ואין תרופה אחת שמתאימה ונכונה לכולם. לעיתים מדובר בתהליך של בחינה, ניסוי וטעייה עד שאתם מוצאים את הטיפול התרופתי הטוב ביותר עבורכם. לכן, חשוב ללמוד ולהכיר את האופציות הקיימות בסל התרופות בקופות החולים ולעבוד בשיתוף פעולה מלא עם הרופא המטפל כדי לבחור את התרופה או התרופות המתאימות ביותר עבורכם.
- תוכן זה אינו מחליף ייעוץ פסיכיאטרי -
עדכון אחרון:
16 בדצמבר 2023
נכתב ע״י מומחי מכון טמיר
מקורות:
Aiken, C., & Newsome, K. (2021, August 3). Four Myths About Lamotrigine. Psychiatric Times. Retrieved from https://www.psychiatrictimes.com/view/four-myths-lamotrigine
Kato TM, et al. (2018) Mitochondrial dysfunction causes hyperexcitability of serotonergic neurons. Molecular Psychiatry
Hafeman, D.M. (2020). Lithium Versus Other Mood-Stabilizing Medications in a Longitudinal Study of Youth Diagnosed With Bipolar Disorder. VOLUME 59, ISSUE 10, P1146-1155, OCTOBER 01, 2020
Lähteenvuo, M., Tanskanen, A., Taipale, H., et al. (2018). Real-world Effectiveness of Pharmacologic Treatments for the Prevention of Rehospitalization in a Finnish Nationwide Cohort of Patients With Bipolar Disorder. JAMA Psychiatry, 75(4), 347–355.
Lintunen, J., Lähteenvuo, M., Tanskanen, A., Tiihonen, J., & Taipale, H. (2023). Non-adherence to mood stabilizers and antipsychotics among persons with bipolar disorder – A nationwide cohort study. Journal of Affective Disorders. Advance online publication. https://doi.org/10.1016/j.jad.2023.04.030
Perrone, J., & Mudan, A. (2023). Lithium poisoning. Uptodate. Retrieved from https://www.uptodate.com/contents/lithium-poisoning
Phelps, J. (2014, September 19). Meds Mood Stabilizers [Update 3/2022]. Psycheducation. Retrieved from https://psycheducation.org/blog/mood-stabilizers/
Pompili, M., Berardelli, I., Sarubbi, S., Rogante, E., Germano, L., Sarli, G., Erbuto, D., & Baldessarini, R. J. (2023). Lithium treatment versus hospitalization in bipolar disorder and major depression patients. Journal of Affective Disorders, 340, 245-249. https://doi.org/10.1016/j.jad.2023.08.028
Rhee., et al (2020). 20-Year Trends in the Pharmacologic Treatment of Bipolar Disorder by Psychiatrists in Outpatient Care Settings. The American Journal of Psychiatry. https://ajp.psychiatryonline.org/doi/10.1176/appi.ajp.2020.19091000
טיפול טרנס דיאגנוסטי | מהי הגישה הטרנס דיאגנוסטית בטיפול?
מהי גישה טרנס דיאגנוסטית בטיפול נפשי?
תיאוריה טרנס-דיאגנוסטית היא גישה להבנת הפרעות פסיכולוגיות מעבר למבנה הרעיוני שמספקת האבחנה.
גישות טרנס דיאגנוסטיות מבטיחות המשגות מוצקות של פסיכופתולוגיה וטיפולים יעילים שניתנים להכללה.
פסיכותרפיה טרנס דיאגנוסטית חותרת ליישם את אותם עקרונות טיפוליים בסיסיים למכלול של הפרעות פסיכיאטריות.
המסגרת הטרנס דיאגנוסטית מעודדת הבנה של התהליכים שמאירים גם את הדמיון וגם את ההבדלים בין הפרעות, בזמן שהיא שומרת על הידע שנצבר ממדע האבחון.
הקריטריון הזה מספק נקודת התחלה המשגתית.
גישות טרנס דיאגנוסטית היא דרך חדשנית לשלב בין ידע, מחקר טיפולי ופסיכופתולוגיה התפתחותית, שנותנת השראה לחדשנות בתחום פיתוח הטיפולים על ידי זיקוק רכיבי הליבה של טיפול, מבין ההתערבויות מבוססות הראיות שקיימות כיום בפסיכולוגיה טיפולית.
הנה הסבר קצר שמעניק דיויד בארלו,
מטפל, חוקר וממפתחי הגישה המאחדת בטיפול CBT:
CBT טרנס דיאגנוסטי
טיפול התנהגותי קוגניטיבי טרנס-דיאגנוסטי מבקש לזהות תהליכי ליבה קוגניטיביים התנהגותיים שרלוונטיים במגוון הפרעות ומפתח כלים טיפוליים מתאימים.
ראייה זו מנוגדת לגישות CBT סטנדרטיות שספציפיות להפרעה ספציפית.
טיפול CBT עם דגש טרנס דיאגנוסטי מתייחס לטיפולים קוגניטיביים-התנהגותיים שמיושמים עבור מטופלים עם מגוון אבחנות מה- DSM-5.
מספר טיפולים טרנס דיאגנוסטיים פרטניים מבוססי מחקר פותחו בשנים האחרונות, למשל הפרוטוקול המאוחד (Unified Protocol; Barlow et al., 2011) טיפול tCBGT קבוצתי (Norton, 2012) וטיפולי CBT שמועברים אונליין (Newby et al. 2013, Johnston et al. 2011).
גישות טרנס דיאגנוסטיות נמצאו כרלוונטיות במיוחד לטיפולי CBT לבני/ות נוער, אם לוקחים בחשבון את השיעורים הגבוהים של קומורבידיות (תחלואה נלווית) בקרב מתבגרים ואת השינוי ההתפתחותי מהיר.
בעשור האחרון, מאז האזכור הראשון של המונח ״טיפול טרנס דיאגנוסטי״ ותיאוריות מאוחדות של פתולוגיה, העניין בנושא גברבמידה ניכרת.
עמית (שם בדוי) היא אישה בת 45 הסובלת מזה מספר שנים מדיכאון וטראומה. יש לה היסטוריה של התעללות והזנחה בילדות, מה שהשפיע באופן משמעותי על רווחתה הרגשית והנפשית. עמית מתמודדת גם עם הערכה עצמית נמוכה, תחושות של ביטחון עצמי פגוע ונטייה לצלול במחשבות שליליות וחוויות עבר.
עמית ניסתה בעבר כמה גישות טיפוליות, כולל טיפול תרופתי וטיפול מסורתי בשיחות, אך גילתה שהן לא מספקות לה הקלה משביעת רצון. היא הרגישה שחוויות העבר שלה לא זכו לעיבוד מתאים ושתסמיני הדיכאון והטראומה שלה היו קשורים זה בזה.
בטיפול הנוכחי שהחלה לאחרונה עמית עובדת עם מטפלת בגישה טרנסדיאגנוסטית. העבודה הטיפולית מתמקדת בתהליכים הבסיסיים התורמים להפרעות נפשיות משולבות, במקום התמקדות במאפיינים פרטניים. המטפלת ועמית רואות בדיכאון ובטראומה שתי הפרעות המתרחשות לעתים קרובות יחד ונוטות להחמיר זו את זו. הן מתמקדות במאמץ לעבד ולהבין את החוויות הטראומטיות ולפתח אסטרטגיות התמודדות לניהול תסמיני הדיכאון והחרדה. עמית גם לומדת ומתרגלת טכניקות מיינדפולנס שנועדו לעזור לה להתמקד ברגע הנוכחי ולשבור את מעגל הרומיניציות של מחשבות שליליות חודרניות.
במקביל, עמית משתתפת גם במפגשי טיפול קבוצתי, בהם היא מתחברת לאחרים, החולקים חוויות דומות. מעבר לתיקוף ולהבנה המשותפת, היא נהנית מהיכולת ללמוד על האופן בו מתמודדים אחרים מיישמים את אסטרטגיות ההתמודדות שנרכשו בטיפול.
בראייה של כמה חודשים לאחור, נראה שגישת הטיפול הטרנסדיאגנוסטי, למרות היותה תחום חדש ומתפתח, הייתה יעילה מאוד עבור עמית. היא חווה שיפור של ממש בסימפטומים שלה והצליחה להתקדם בהתמודדות עם החוויות הטראומטיות של, לצד ופיתוח כישורים לנהל את הדיכאון והחרדה בצורה הרבה יותר יעילה.
אבחון טרנס דיאגנוסטי
אבחון טרנס דיאגנוסטי נולד בשני העשורים האחרונים מתוך כמה צרכים.
פייבורן, קופר ושפרן (2003) העלו את הצורך בתיאוריה שתשפר את היעילות של טיפול התנהגותי להפרעות אכילה ע״י בחינה מחדש של האופן שבו נוסחה הערכת-יתר של המטופל בנוגע לאכילה, לדימוי הגוף ולמשקל שלו.
המודל שלהם הציע כי 4 מנגנונים שונים משחקים תפקיד בשימור פתולוגיה של אכילה, מנגנונים שעזרו להסביר מורכבויות קליניות שנצפו לעתים קרובות בבולימיה, אנורקסיה והפרעות אכילה לא טיפוסיות, כמו שיעור גבוה של קומורבידיות, מעברים זמניים בין מצבים אבחוניים ודפוסי התנהגות בעייתיים.
הם פיתחו התערבות טרנס דיאגנוסטית שכיוונה לתהליכי הליבה המשותפים באמצעות ״חבילה אחת״ יעילה.
הפרוטוקול המאוחד
בערך באותו זמן פיתחו ברלו, אלן וצ׳ואט את ״הפרוטוקול המאוחד״ שנועד להתייחס לבעיות על ספקטרום רחב של הפרעות רגשיות.
הם שמו לב למאפיינים דומים באטיולוגיה ובמבנה החבוי של מבנים של הפרעות והציעו לזקק סט של תהליכים פסיכולוגיים שיספקו גישה טיפולית יעילה ואיתנה.
הפרוטוקול המאוחד שנוצר התמקד בשינוי הערכות קוגניטיביות קודמות, מניעת הימנעות רגשית והקלה על נטיות לפעולה שהיו עצמאיות ממצבי רוח לא מווסתים.
בעיקר במקרים של הפרעות חרדה ודיכאון, חפיפת הסימפטומים והפנומנולוגיה, הקומורבידיות הגבוהה והזיקה הזמנית בין הפרעות, וגם חוסר הספציפיות בתגובה הטיפולית – כל אלה קראו לגישה שתדגיש דמיון בין הפרעות, במקום הבדלים.
המוטיבציה לפתח פרוטוקול עם גישה מאחדת היה נעוץ גם בהבנה ההולכת וגדלה בעקבות מחקרים, וברצון להקל על הפיזור של הפרקטיקה מבוססת הראיות.
אחרי כמה עשורים של פיתוח טיפולים בפסיכולוגיה, התפתחו מאות פרוטוקולים טיפוליים, רובם עם מידה משתנה של רכיבים חופפים.
טיפול מבוסס תהליך (PBT)
לאן פסיכותרפיה מבוססת ראיות אמורה להגיע?
הרי תיאורטית ניתן להגיע לאין סוף פרוטוקלים.
הייז והופמן (2018) טוענים שעולם הפסיכותרפיה התפתח מספיק והבשיל בכדי התמקד בשאלת יסוד חדשה:
"אילו תהליכי ליבה ביו-פסיכו-סוציאליים יש לגייס מול מטופל ספציפי בהתחשב במטרה ספציפי במצב ספציפי, וכיצד ניתן לשנות אותם בצורה היעילה ביותר? ”
מענה לשאלה זו הוא המטרה של כל צורה של טיפול מבוסס תהליך (PBT), אותו אפשר להגדיר כשימוש מבוסס הקשר בתהליכים קליניים מבוססי ראיות, המקושרים בכדי לסייע בפתרוןהבעיות ולקידום השגשוג של מטופלים.
בניגוד לטיפולים הממוקדים בבעיות, PBT מכוון לתהליכים הנגזרים תיאורטית ונתמכים אמפירית בדרך לשינוי טיפולח חיובי.
לפי הופמן והייס, גישה מבוססת תהליך היא המפתח לעתיד הטיפול מבוסס הראיות.
הארווי, וואטקינס, מנסל ושפרן (2004) הוציאו לאור כרך מקיף שחקר את תפקיד תהליכי המפתח הקוגניטיביים וההתנהגותיים והסבירו את ההתפרצות והשימור של כל טווח ההפרעות הפסיכולוגיות אצל מבוגרים.
הם גם הציעו כמה תיאוריות שהסבירו איך תהליכים נפוצים יכולים להוביל להפרעות נבדלות, רכיב קריטי במודלים טרנסדיאגנוסטיים.
אפשר להבחין ב-3 מאפיינים נבדלים של מסגרת העבודה הטרנס דיאגנוסטית:
-
מחקר מנגנונים וטיפול המתמקד בזיהוי נקודות דמיון ושוני בהפרעות שונות ומיוצג על ידי סיווג במערכות כמו ה- DSM, המדריך לאבחון וסטטיסטטיקה של הפרעות נפשיות.
-
תהליכים בסיסיים (מנגנונים ביו-פסיכו-סוציו-התנהגותיים) משמשים כיחידת מפתח לניתוח שנועד להשוות ולהנגיד בין הפרעות.
-
המשגות טיפול ואסטרטגיות המכוונות למנגנוני הליבה האלה הן בעלות פוטנציאל לייצר התערבויות יותר חסונות ויעילות.
ניסוח טרנסדיאגנוסטי אצל בני נוער
התיאור המובהק הראשון של התערבות טרנסדיאגנוסטית אצל נוער היה ב-2004 ומאז התחום התרחב מהר מבחינת בסיס מושגי, מתודולוגיה וטיפול בגישות טרנסדיאגנוסטיות בילדים ונוער.
ההתלהבות מוצדקת:
יש כמה גורמים שהופכים את הגישות האלה לרלוונטיות במיוחד להבנה של בעיות רגשיות והתנהגותיות אצל נוער.
קודם כל, העובדה שחצי מההפרעות שנמשכות כל החיים מתחילות עד גיל 14 מציעה שכל גישה שמשפרת מניעה והתערבות מוקדמות היא מבורכת.
שנית, השיעור של קומורבידיות אצל ילדים ונוער הוא אפילו יותר גבוה מאשר אצל מבוגרים, עד כדי כך שזה לא נחשב חריג.
שלישית, התחום הזה הופך יותר ויותר מודע לחשיבות של המשגה ממדית של מצוקה ותוצאות בתחומים מרובים (למשל לקות תפקודית וסימפטומים).
זה נכון גם למבוגרים. מודלים ממדיים יכולים להיות אפילו יותר רלוונטיים לילדים, בגלל שקיימת חפיפה גדולה בין סימפטומים אצל הפרעות בקרב נוער, והתפתחות מהירה מובילה לסימפטומים חולפים בין מצבים התפתחותיים.
ב-2022 פורסם מחקר הערכה לגבי תכנית טרנסדיאגנוסטית התערבות מבוססת טלתרפיה למתבגרים, בת שישה מפגשים, בהובלת הורים (Guzick et al, 2022).
התערבות קוגניטיבית התנהגותית זו עברה אדפטציה מתוך פרוטוקול מבוסס ראיות כדי לעזור לבני נוער בגילאי 5 עד 13 לנהל בעיות רגשיות במהלך הקורונה.
בגלל שיש הרבה ״מודיעים״ (הורים, מורים וכו׳) זה מוסיף מורכבות לתמונת האבחון, מה שיכול להתאים למודלים ממדיים ורב-תחומיים. דבר רביעי, גישה טרנסדיאגנוסטית יכולה לעזור להסביר תופעות התפתחותיות כמו מסלולי חיים מגוונים או Multifinality (מקרה בו גורם סיכון יחיד מוביל לביטוי של הפרעות שונות).
מחקר טרנסדיאגנוסטי מעודד הערכה בו-זמנית של תהליכים מרובים (גורמי סיכון, מתווכים וממתנים) של הפרעות מרובות. הגישה הזו מאפשרת הבנה ייחודית של ההשפעה היחסית של תהליכים מרובים המעורבים בהתפחתות סימפטומים ואיך הם יכולים לגרום לתוצאות מאוחדות ונבדלות אצל אנשים שונים.
הגדרת מחקר וטיפול טרנסדיאגנוסטיים
בבסיס, המחקר הטרנסדיאגנוסטי כולל כל מחקר שבאופן מפורש מכוון להבהיר את התהליכים המשותפים שמחברים או מבדילים בין הפרעות מרובות.
מודלים של גורמים טרנס-דיאגנוסטיים מעוצבים בדרך כלל כדי לאפיין תחלואה נלווית של הפרעות נפשיות שכיחות.
עם זאת, מודלים כאלה יכולים גם לזהות הפרעות אחרות, כמו הפרעות על ספקטרום סכיזופרניה, הפרעות אכילה והפרעות בתפקוד המיני.
מחקר כזה של מנגנונים יכול להיות מכוון להסביר הבדלים בין שני סטים או יותר של בעיות, אבל סטים של בעיות יכולים להיות מוגדרים כאבחנות, סוגי הפרעות או צבירים התנהגותיים/רגשיים/בינאישיים.
טיפול טרנסדיאגנוסטי מכוון להתייחס לריבוי הפרעות או סטים של בעיות באמצעות סט משותף של טכניקות או התערבויות, אבל חשוב להבין שהמאפיין המגדיר התערבויות טרנסדיאגנוסטיות הוא שהן מכוונות לזיהוי סט בסיסי של תהליכי ליבה, וזה מבדיל אותם מאקלקטיות טיפולית, שמתבססת בעיקר על סיבות פרגמטיות בסגנון אד הוק.
מה שמובלע בהגדרות הללו הוא הציפיות שמחקר של תהליכים מרובים בהפרעות מרובות יוסיף כוח הסברי מעבר למה שאפשר להשיג רק ע״י מחקר של אותם תהליכים ביחס להפרעה אחת.
עוד הנחה היא שכשהמטרה היא תהליכי ליבה מאחדים – ההתערבות מקבלת יותר כוח, חסינות או יעילות. האם הגישה הזו היא מהפכה במדע או רק התפתחות בהתקדמות?
יש טענות שביחס לנוער, מחקר וטיפול טרנסדיאגנוסטיים הם הרחבה טבעית של ה-best practices.
הרבה חוקרי מבוגרים החשיבו את זה לתנועה מהפכנית ללמידת ריבוי הפרעות בבת אחת, אבל מחקר כזה הוא שגרתי כבר הרבה שנים ביחס לנוער.
קומורבידיות בולטת ומעברים התפתחותיים מהירים באוכלוסייה הזו מכתיבים גישה גמישה.
לכן, מחקר טרנסדיאגנוסטי מספק מסגרת מאוחדת שמקבצת ביחד מחקר אמפירי, פסיכופתולוגיה התפתחותית ומחקר טיפולים.
ועדיין, מחקר טרנסדיאגנוסטי מציע הרחבה ייחודית ובעלת ערך לגישות הקודמות.
גישות טראסדיאגנוסטיות אינן טוענות להמרה מוחלטת של הפרדיגמה ממחקר של קטגוריות נבדלות למודל ממדי לחלוטין.
ניתן לזהות את האתגרים המתודולוגיים והסטטיסטיים בהשגת בהירות כזו – יכול להיות שכרגע לא זמינות המתודות לסיפוק הקריטריון במלואו אבל השאיפה היא שהמדע הטראנסדיאגנוסטי יכוון לזיהוי המספר הנמוך ביותר של מנגוני מפתח שיש להם את הכוח ההסברי הכי חזק להבנה של הפרעות פסיכולוגיות.
יש עדיין הרבה צעדים עד שזה יקרה וכנראה שהמחקר הטרנסדיאגנוסטי יצטרך עוד להראות את הערך הייחודי שלו על פני גישות עכשוויות אחרות, להראות יעילות גבוהה יותר וחסינות.
טיפולים טראנסדיאגנוסטיים חייבים גם להבחין את עצמם מגישות אקלקטיות ולשמור על המנגנונים שלהם ממוקדים בהגברת הביסוס המדעי שלהם. הספרות הנוכחית לא עונה על הציפיות האלה, והמחקר המובהק והמכוון של מנגנונים טראנסדיאגנוסטיים וטיפולים מאוחדים עוד נמצא בחיתוליו. אבל יש התקדמות מרשימה.
מנגנונים טרנסדיאגנוסטיים
הבנה של מנגנונים משותפים פוטנציאליים הכרחית לבניית טיפולים שישרתו פונקציות טראסדיאגנוסטיות. מחקרים על תהליכים בסיסיים כבר החלו. מנגנונים שיש להם תמיכה הולכת וגדלה כתהליכים טרנסדיאגנוסטיים כוללים סגנונות התמודדות, הטיות קוגניטיביות, הימנעות התנהגותית, רומינציות ויחסים עם בני הגיל.
מתח והתמודדות
תגובת האדם לאירועי חיים מלחיצים היא תהליך אחד שהוצע כדי להסביר פסיכופתולוגיה של מגוון סוגי הפרעות או בעיות.
ממצאים של מחקרים רבים הראו שמתח קשור להפנמה והחצנה גוברות של סימפטומים על פני זמן. יש מחקרים שקישרו גורמי מתח ספציפיים להפרעות ספציפיות, כמו תסמונת דחק פוסט-טראומטית (PTSD) בעקבות ניצול מיני ומחקרים אחרים הציעו שאין קשר ברור בין סוג האירוע השלילי לתוצאות ההפרעה.
גורמי מתח כרוניים כמו עוני נמצאו קשורים גם לסימפטומים מוחצנים וגם למופנמים. נראה שמאורעות חיים מלחצים משפיעים על יכולת הוויסות של בני נוער, ואולי הקומורבידיות קורה בגלל חוסר הוויסות ששוכן בבסיס ריבוי הפרעות, או שמתח משפיע על כמה תהליכי ויסות שנמצאים בבסיס הפרעות עצמאיות שקורות זו לצד זו.
כדי לחקור את האפשרויות האלה נבחנו תהליכי ויסות רבים שקשורים להפרעות שונות. באופן ספציפי, נחקר התפקיד של אסטרטגיות התמודדות שונות ביחסים בין מתח לסימפטומולוגיה.
מחקר אחד מצא שבני נוער עם רמות גבוהות יותר של מתח בחיים היו בעלי סיכוי יותר נמוך להיות בעלי מיומנויות התמודדות שקשורות לפחות בעיות כלליות.
מחקר אחר העלה כי מתח שמקורו בעוני קשור מאוד לסימפטומים מוחצנים ומופנמים כאחד, אבל שאסטרטגיות המודדות אקטיביות משמשות חוצץ נגד סימפטומולוגיה גבוהה יותר.
בחד, המחקרים מציעים שצורות נפוצות של מתח יכולות להיות טריגר לטווח מגוון של תגובות סימפטומטיות בקרב בני נוער ושחוסר ויסות בחלק מאסטרטגיות ההתמודדות הנפוצות יכול לקבוע מי יפגין מצוקה ומי לא.
בהתבסס על מחקרים, הספרות הקיימת על מתח מציעה שני כיוונים מעניינים למחקר טרנסדיאגנוסטי עתידי:
-
מסלול מסורתי לזיהוי איזה תהליכי ויסות פנימיים מתווכים בהשפעה של מתח וגורמי לחץ שונים על תפקוד והתפתחות האדם.
-
חקירה שמטרתה לקבוע לאיזה סוגים של גורמי מתח יש תפקידים ייחודיים או משותפים להפרעות ולסטים של בעיות. שימוש במודל שמשלב בין גורמי מתח לבין פגיעויות קיימות שתורמות להתפתחות סימפטומים, יכול להיות כיוון חדשני למחקר טראנסדיאגנוסטי בנוגע לשני הרכיבים של המודל.
תהליך קשב
עוד תהליך שכל הנראה יכול לשרת תפקידים מנגנוניים בין הפרעות הוא קשב קוגניטיבי. יש ראיות לכך שדיספונקציית קשב היא גורם טראנסדיאגנוסטי. מחקרים ניסויים ומבוססי ספרות מספקים תמיכה ראשונית לתפקיד תהליכי קשב, ובעיקר הטיות בעיבוד מידע, בשימור צורות שונות של הפרעות בנוער, כולל הפרעות חרדה והתנהגות. תוכנות מבוססות מחשב שעוצבו במיוחד לשינוי תהליכי קשב יושמו על נוער חרדתי, ומחקר עתידי ודאי יפתח פרוטוקולים כאלה בנוגע למגוון בעיות.
הימנעות קוגניטיבית והתנהגותית
הימנעות מתייחסת למצב שבו אדם לא נכנס לסיטואציות או עוזב באופן לא בוגר מצבים שמעוררים בו פחד או מצוקה.
התנהגות נמנעת מוגדרת על ידי העצמה שלילית שההתנהגות מקבלת על ידי בריחה מגורמי לחץ, והיא יכולה להיות גם התנהגותית (למשל בריחה) וגם קוגניטיבית (למשל דאגות).
מחקרים על נוער הראו שמיומנויות התמודדות של חוסר השתתפות קשורות ללקות מוגברת על רקע הפרעות, כולל סימפטומים של הפנמה והחצנה.
בספרות הטיפולית נמצא קשר בין טיפול התנהגותי-קוגניטיבי (CBT) להפרעות חרדה, שלימד מיומנויות התמודדות אקטיביות במקום נמנעות והביא לשינוי משמעותי בתוצאות התנהגותיות אחרות.
רומינציות, למשל, נמצאו במחקרים כמנבאות דיכאון, חרדה, הפרעות אכילה והתנהגויות של פגיעה עצמית אצל בני ובנות נוער.
מחקרים הראו שחוויות של כישלון מנבאות רומינציות, ורומינציות מנבאות חרדה ודיכאון מוגברים אצל נוער.
מחקרים רבים אודות רומינציות בנוער תומכים בתפקיד הטראנסדיאגנוסטי של רומינציות בהפנמה והחצנה של בעיות באוכלוסייה זו.
קשרים חברתיים
עוד גורם בסיסי חשוב בהתפתחות ושימור הפרעות פסיכולוגיות מרובות הוא ההיקף שבו בני נוער נדחים או מתקבלים על ידי בני גילם.
בני נוער דחויים נמצאים בסיכון יותר גבוה לקשיים בינאישיים, רגשיים ולימודיים, וגם להפנמת בעיות כמו חרדה ודיכאון.
בעיקר נמצא קשר בין דחייה חברתית בקרב נוער לחרדה חברתית.
גם נוער דיכאוני נוטה להיות בעל שיעור גבוה של קשיים בינאישיים.
שיעור דחייה גבוה יותר בילדות מנבא בעיות התנהגות.
טיפולים טרנסדיאגנוסטיים לילדים ונוער
מלבד טיפולים לילדים ונוער שמשתמשים באופן מובלע בגישות טרנסדיאגנוסטיות, יש גישות טיפוליות טרנסדיאגנוסטיות במהותן.
הגישה הראשונה פותחה ב-2009 כהרחבה של ״הפרוטוקול המאוחד לטיפול בהפרעות רגשיות״ שנועד למבוגרים (UP-A).
הפרוטוקול עבר הרבה שינויים, אבל במקור התרכז ב-3 רכיבי ליבה:
-
שינוי הערכות קוגניטיביות קודמות.
-
מניעת הימנעות רגשית.
-
עידוד פעולות לא-עקביות עם מצבים רגשיים מופרעים.
השוני בגרסת הילדים הוא בשילוב שפה ודוגמאות מתאימות לשלב ההתפתחותי, הגברת הפעילות במפגש עם המטפל ודגש על שת״פ של הילד או המתבגר ומעורבות הורית.
הפרוטוקול המעודכן לנוער, UP-Y, חילק את 3 רכיבי המפתח ל-5 חלקים הכרחיים:
-
פסיכו-חינוך על רגשות וכאב.
-
מודעות לרגשות וכאב.
-
גמישות פסיכולוגית וקוגניטיבית.
-
שינוי דרך חשיפה של התנהגויות שמונעות ע״י רגש.
-
סקירת טיפול ומניעת הדרדרות.
וכן מספר רכיבים אופציונליים:
-
בנייה ושימור של מוטיבציה.
-
שמירה על הביטחון (במקרה של נוער אובדני).
-
הורות לנער אמוציונלי. הפרוטוקולים המאוחדים מספקים ארגז כלים מקיף של מיומנויות שנועדו לכוון לכמה תהליכים אוניברסליים קריטיים: הערכות קוגניטיביות קודמות, הימנעות רגשית והימנעות התנהגותית.
ב-2012 נעשתה אדפטציה לפרוטוקול המאוחד, עם מיקוד על כאב נלווה, שימוש בחומרים אסורים וסביבת בי״ס.
מחקרי פיילוט בכל אחד מהנושאים האלה הראו ירידה גם בתסמיני חרדה וגם בתסמיני דיכאון בשיעור דומה במהלך הטיפול, ואלה הובילו גם להפחתה בדירוג החומרה הקליני לאחר הטיפול. תסמיני החרדה המשיכו לרדת אחרי הטיפול, ואלה של דיכאון נותרו ב״פלאטו״.
ב-2009 פותח טיפול אקטיבציה התנהגותית קבוצתי (GBAT) כטיפול טרנסדיאגנוסטי שמכוון להימענות התנהגותית כמנגנון נפוץ אצל נוער עם חרדה ודיכאון. הטיפול פועל להפחתה של תסמיני הדיכאון ע״י פעילות עם מעצימים טבעיים ומעודד חרדתיים ללמוד לסבול את המצוקה הזמנית ולהתמודד איתה באמצעות גירויים מעוררי פחד. מחקר על טיפול בשיטה הראה ירידה בלקות, כולל לאחר הטיפול. הטיפול מגביר את ההכללה ואת הפישוט בכך שהוא מאפשר למטפלים ולנערים להשתמש רק במדריך כתוב אחד ובסט אחד של כלים לפתרון בעיות גם עבור תסמיני דיכאון וגם עבור תסמיני חרדה.
פיתוח מ-2008, המכונה טיפול התנהגותי קצר משולב (IBBT), תורם לטיפולי CBT טראנסדיאגנוסטיים לחרדה ודיכאון אצל ילדים ונוער בני 7-17 שיש להם הפרעה מפנימה. הטיפול, שניתן במרפאה, כולל חשיפה ואקטיבציה התנהגותית שמכוונים להימנעות.
אחרי פיילוט מבטיח, ה-IBBT הורחב ל״ארגז כלים טרנסדיאגנוסטי מפנים״ לטיפול בחרדה, דיכאון ותלונות סומטיות אצל ילדים, עם שני פרוטוקולים:
BBT לילדים עם חרדה ודיכאון (לשעבר IBBT) ו-BBT לילדים עם חרדה וכאבי בטן.
המטרה היא ללמד צעירים איך לסבול כאב לאורך זמן דרך השתתפות בפעילויות מהנות ושימוש בהצהרות עצמיות חיוביות. הטיפול גם מרחיב את המעורבות ההורית. חקרי מקרה מצביעים על הפחתה בתסמינים בקבוצות רבות של הפרעות בעקבות BTT.
תכנית EMOTION
ב-2013 פותחה תוכנית EMOTION להתמודדות ילדים עם חרדה ודיכאון כתוכנית טרנסדיאגנוסטית לזיהוי ומניעה מוקדמים של תסמיני דיכאון וחרדה בבי״ס.
זוהי תכנית של 20 מפגשים קבוצתיים שמעבירים פסיכולוגים חינוכיים וקליניים בבתי ספר, תוך שהם עושים שימוש בטכניקות ליבה טיפוליות של שמכוונים למטרה אחת, כדי לכוון למנגנון משותף לדיכאון וחרדה: הימנעות ודפוסי חשיבה לא סתגלניים.
התכנית מתייחסת להיבטים פסיכוחינוכיים, פתרון בעיות, הבנייה קוגניטיבית, אקטיבציה התנהגותית וחשיפה הדרגתית דרך פעילויות ידידותיות לילדים והתנסויות.
מחקר פיילוט הראה פוטנציאל לאפקטיביות של התכנית.
נכתב ע״י מומחי מכון טמיר
עדכון אחרון:
23 ביולי 2024
מקורות:
גיל, צ. , טמיר, א. (2019). הראיות לפסיכותרפיה מבוססת ראיות. פסיכולוגיה עברית. אוחזר מתוך https://www.hebpsy.net/articles.asp?id=3830
Barlow DH, Farchione TJ, Bullis JR, et al.: The Unified Protocol for Transdiagnostic Treatment of Emotional Disorders compared with diagnosis-specific protocols for anxiety disorders: a randomized clinical trial. JAMA Psychiatry 2017; 74:875–884
Dalgleish, T., Black, M., Johnston, D., & Bevan, A. (2020). Transdiagnostic approaches to mental health problems: Current status and future directions. Journal of consulting and clinical psychology, 88(3), 179–195
Guzick AG, Leong AW, Dickinson EM, Schneider SC, Zopatti K, Manis J, Meinert AC, Barth AM, Perez M, Campo DM, Weinzimmer SA, Cepeda SL, Mathai D, Shah A, Goodman WK, Salloum A, Kennedy S, Ehrenreich-May J, Storch EA. Brief, parent-led, transdiagnostic cognitive-behavioral teletherapy for youth with emotional problems related to the COVID-19 pandemic. J Affect Disord. 2022 Jan 11;301:130–7. doi: 10.1016/j.jad.2022.01.034. Epub ahead of print. PMID: 35031335; PMCID: PMC8752168.
Hofmann, S. G., & Hayes, S. C. (2019). The Future of Intervention Science: Process-Based Therapy. Clinical psychological science : a journal of the Association for Psychological Science, 7(1), 37–50. https://doi.org/10.1177/2167702618772296
Kristjánsdóttir H, Salkovskis PM, Sigurdsson BH, Sigurdsson E, Agnarsdóttir A, Sigurdsson JF. Transdiagnostic cognitive behavioural treatment and the impact of co-morbidity: An open trial in a cohort of primary care patients. Nord J Psychiatry. 2016;70(3):215-23
Norton, P. J. (2012). Group Cognitive-Behavioral Therapy of Anxiety: A transdiagnostic treatment manual. New York, NY: Guilford Press
Pearl, S. & Norton, P. J. (2017). Transdiagnostic versus diagnosis specific cognitive behavioural therapies for anxiety: A meta-analysis. Journal of Anxiety Disorders, 46, 11-24
Schaeuffele, C., Meine, L. E., Schulz, A., & Hofmann, S. G. (2024). A systematic review and meta-analysis of transdiagnostic cognitive behavioural therapies for emotional disorders. Nature Human Behaviour, 8(4), 493–509. https://doi.org/10.1038/s41562-023-01787-3
יומן תיעוד מחשבות כטכניקה להתמודדות עם חרדה ולחצי חיים
איך יומן לתיעוד מחשבות
מקדם טיפול CBT?
כתיבת יומן לתיעוד מחשבות (thought records - TRs) היא טכניקה פשוטה ויעילה שיכולה לעזור לשפר את החיים עם הפרעות חרדה.
כשכותבים יומן אישי אפשר לעקוב אחרי ההתקדמות בתהליך הטיפול הקוגניטיבי התנהגותי, לחקור רגשות ולנהל מתח כחלק אינהרנטי מטיפול בחרדה.
אבל לא פחות מכך, עצם הכתיבה, אותה פעולה מזככת שמעניקה אותיות, מילים, צורות ומשפטים למה שקורה לנו בפנים וכותבת אותן על דף, היא כשלעצמה בעלת פונקציה מרפאת.
שימוש בשיטה זו במקביל עם טיפול פסיכולוגי עיקרי יכול להוסיף המון, כי הוא משמש לתרגול עצמי לעבר שיפור והתקדמות אל מטרות הטיפול.
מה כותבים ביומן טיפולי?
ביומן אישי משתפים:
כותבים את המחשבות האוטומטיות, הרגשות, התחושות והתפיסות ביחס לאירועים שמתרחשים ומתעדים את החוויות הפנימיות של מסע החיים.
מחקרים הראו שיש מלא תועלות בכתיבת יומן ואחד הצדדים הכי נחקרים של זה הוא האפקט המרפא.
נקבע שלאנשים שכותבים יומן יש יותר סיכוי להיות מחוברים לרגשות ולמיומנויות פתרון הבעיות שלהם, וגם נמצא שזה עוזר להקל על מתח, לשחרר שליליות, להתמקד בהכרת תודה ולעבוד על נסיבות ורגשות קשים.
השימוש ביומן טיפולי אינו מוגבל כמובן להתמודדות עם חרדות, הוא יכול לשמש לקידום פיתרון במגוון רחב של בעיות, כמו קושי בניהול כעסים:
בסדנה לשליטה בכעסים, המשתתפים/ות מתבקשים לנהל יומן מעקב אישי בין המפגשים, שמטרתו לתעד את המהלך של התקף הזעם. הם מתבקשים לציין בטורים מוכנים מראש של התחושות, הרגשות, המחשבות וההתנהגויות שמקדימות את ההתקף. מטופלים נדהמים לגלות כמה הדרגתית ההתפתחות של התקף הזעם, שיש לו נסיבות שחשוב להכיר, שקיימת היסטוריה עם הבעיה מעוררת הכעס, שיש סיבה ותוצאה ואפילו הקשר גופני שמשפיע על מידת המועדות בקריסה לכעס בלתי נשלט. הם מתחילים את הסדנה כשהם משוכנעים שהפיוז נדלק להם מ-0 ל-100 בשבריר שניה ומגלים סיפור שלם שמתגבש ונבנה לאורך שעות ולעיתים אף ימים.
איך התיעוד ביומן עוזר?
כתיבת יומן כטכניקת התמודדות יכולה לעזור לחקור פחדים, להפחית מתח, להגביר את הרווחה האישית ולדבר בפתיחות על בעיות, תקוות, חלומות ואכזבות, די דומה לדיבור עם חבר קרוב או מטפל.
אחת הבעיות הכי שכיחות אצל אנשים חרדים ומודאגים היא שהחשיבה מוטה באופן שלילי, בצורה היא מהירה ואוטומטית, עד כדי מצב שלעתים קרובות הם מרגישים רע מבלי להבין מאיפה זה נוחת עליהם.
באמצעות רישום מחשבות ב-CBT ניתן לתרגל זיהוי של מחשבות אוטומטיות. אחרי שתופסים כמה מהמחשבות האוטומטיות השליליות שלנו מבינים כמה הן משפיעות על החיים. תרגול חוזר של תיעוד חשיבה ותיקון שלה בדרכים מאוזנות יותר, הופכת את החשיבה המציאותית והפחות מודאגת לטבע שני.
כתיבת יומן נותנת חופש לבטא מחשבות ורגשות עמוקים וזה כלי מעולה לצמיחה והתפתחות.
לאנשים עם הפרעת חרדה יכולה להיות דרך לנקות ולהרגיע את המוח.
דרך הכתיבה משחררים תחושות כלואות ומחשבות שליליות ובורחים מגורמי הלחץ היומיים.
אנשים עם הפרעת חרדה יכולים להשתמש בזה כדי לחקור את החוויות שלהם, לדבר על המאבקים ועל ההצלחות ולהתמודד עם הסימפטומים. כשעוברים על רשומות מהעבר ביומן זה יכול להעלות את המודעות לטריגרים לפאניקה ולחרדה.
חוץ מביטוי עצמי וחקירה, כתיבת יומן גם יכולה להיות דרך אפקטיבית לעקוב אחרי התקדמות וגם אחרי רגרסיה והליכה אחורה.
אפשר לתעד את מה שמרגישים ביחס לטכניקות ההרפיה, להתקפי חרדה, אם יש, ולתסמינים אחרים.
כדי להתחיל לנהל יומן צריך לפנות 5-10 דקות. אפשר לקנות מחברת, וכדאי לפנק במחברת מושקעת ובכלי כתיבה שתוכלו להתחבר אליהם.
אפשר גם להכין אחת, לכתוב במחשב או סתם על דף.
למרות שלדעתי יש משהו מיוחד בנייר שמאוגד ברצף.
ניתן גם להיות יצירתיים וייחודיים, למשל להוסיף ליומן ציורים, שירים, ציטוטים ותמונות.
יש אינסוף אפשרויות.
כשכותבים, חשוב לתת חופש לביטוי עצמי מוחלט.
יישום הכתיבה ביומן
הנה כמה טיפים:
א. אל תצנזרו את עצמכם - תרשמו כל מה שעולה בראש. אל תדאגו מדקדוק, תחביר והגהה. זה שולי.
ב. היו כנים ופתוחים - אם מה שעוצר אתכם זה שמישהו ימצא את היומן, שמרו אותו במקום בטוח.
ג. הזכירו לעצמכם שאין חוקים בכתיבת יומן - כתבו כתיבה אינטואיטיבית. אפשר לכתוב על תובנה שרכשתם היום, על מה שאתם אסירי תודה לגביו, על תקוות לעתיד או על כל מה שבא לכם.
ד. הרבה אנשים בוחרים לכתוב יומן כרונולוגי סביב נושא, למשל יומן הודיה, יומן אירועים יומי או מעקב פאניקה וחרדה.
ה. נסו להקדיש לפחות 10 דקות עד רבע שעה ביום ליומן. מצאו את הזמן שהכי מתאים לכם, עדיף אולי לפני השינה, אחרי יום ארוך עם המחשבות, הדאגות, התסכולים והתקוות שהצטברו להם. הזדמנות מיוחדת לכתוב כדי לשקף את איך שהיום עבר.
ו. נסו לא להתייחס ליומן כאל מטלה, זו ממש הזדמנות ללמוד על עצמכם, להתמודד עם המצב ולגדול כבני אדם. העיקר לא להיות שיפוטיים.
נכתב ע״י מומחי מכון טמיר
עדכון אחרון:
1 באפריל 2022
מקורות:
McManus F, Van Doorn K, Yiend J. Examining the effects of thought records and behavioral experiments in instigating belief change. J Behav Ther Exp Psychiatry. 2012 Mar;43(1):540-7.
Smyth, J. M., Johnson, J. A., Auer, B. J., Lehman, E., Talamo, G., & Sciamanna, C. N. (2018). Online Positive Affect Journaling in the Improvement of Mental Distress and Well-Being in General Medical Patients With Elevated Anxiety Symptoms: A Preliminary Randomized Controlled Trial. JMIR mental health, 5(4)
Star, K. (2021). Panic Attack Diary for Tracking Your Triggers. in Verywellmind Website: Panic Attack Diary for Tracking Your Triggers. https://www.verywellmind.com/anxiety-and-panic-attack-diary-2584057
טיפול תרופתי ל-OCD | השאלות והתשובות הכי חשובות (2025)
מה זה OCD?
הפרעה אובססיבית-קומפולסיבית (OCD) היא הפרעה נפשית כרונית, בה סובל המתמודד מאובססיות, מחשבות מסוימות ומטרידות שחוזרות שוב ושוב, ו/או שהוא מרגיש צורך לבצע שוב ושוב טקסים כפייתיים מסוימים, במידה שמייצרת מצוקה או פוגעת בתפקוד הכללי.
לרוב ההפרעה מתפתחת בגילאי הילדות או ההתבגרות ונמשכת לחיים הבוגרים.
השכיחות לאורך החיים של ההפרעה מוערכת בכ-1-2% מהאוכלוסיה, כאשר השכיחות משתנה מעט בין המינים.
להפרעה עשויה להיות קומוריבידיות פסיכיאטרית (הפרעות נוספות במקביל), כגון הפרעות מצב רוח, הפרעות חרדה, טיקים ועוד.
מדוע זה קורה?
סיבה חד משמעית אינה ידועה, המחקרים מציעים כי ישנה תרומה של גורמים גנטיים ונוירוביולוגיים להתפתחות ההפרעה.
מה מהלך ההפרעה?
ללא טיפול, המהלך לרוב כרוני ואחוזי הרמיסיה נמוכים.
אחוזי הרמיסיה בספרות משתנים כתלות בטיפול.
לדוגמה, ההערכה היא שעם טיפול תרופתי מתאים, תהיה הטבה ב-40-60% מהמטופלים.
טיפול
איך מטפלים תרופתית ב-OCD?
ישנן תרופות רבות בשימוש עבור טיפול ב-OCD, ביניהן תרופות ממשפחת ה-SSRI (כגון פבוקסיל, פרוקסטין, פרוזק, לוסטרל), SNRI (כדוגמת אפקסור), TCA (אנפרניל).
לעתים הטיפול מסייע חלקית או בצורה מועטה ועל כן נעשה שילוב עם תרופות ממשפחות אחרות - למשל תרופות נוגדות דופמין אנטי-פסיכוטיות כדוגמת ריספרדל (יש להיזהר ממימון יתר, בעיקר עם ילדים).
חשוב לציין ש-OCD נחשבת הפרעה עיקשת, ועל כן המינונים הניתנים הם לרוב גבוהים.
סקירה מעמיקה מ-2023 מדגישה כי טיפול תרופתי ב-SSRI הוא קו ראשון לטיפול ב-OCD.
יחד עם זאת, חלק ניכר מהסובלים מ-OCD לא מקבלים מענה מספק מטיפול זה.
הסקירה דנה במאפיינים קליניים של OCD אשר נקשרו לתגובה ירודה יותר ל-SSRIs כמו גיל מוקדם של הופעת המחלה, חומרתה, משך הזמן בו המחלה לא הייתה מטופלת וסימפטומים הקשורים לאגרנות.
הסקירה גם מוסיפה שטיפול תרופתי המבוסס על אנטגוניסטים של דופמין מציע מענה טיפולי יעיל אך מלווה בתופעות לוואי קשות. על כן ההצעה היא על תרופות העובדות על מסלולים גלוטמטריים שאומנם הראו יעילות פחותה יותר אך תופעות הלוואי פחות חמורות.
מחקר מ-2025 מגלה כי תרופות גלוטמטרגיות יכולות להפחית משמעותית תסמינים של הפרעות טורדניות.
החוקרים מהרווארד בדקו מספר תרופות, כאשר שתיים בלטו במיוחד:
אצטילציסטאין (Acetylcysteine) וממנטין. המחקר כלל כמעט 1,370 מטופלים, ומצא כי תרופות אלה מסוגלות להוריד את חומרת ההפרעות הטורדניות בכ-4 נקודות בסולם המדידה הסטנדרטי.
החוקרים מסבירים כי התרופות יכולות לשנות את הגמישות של תאי העצב ובכך להקל על התסמינים, אך מדגישים את ההבנה החלקית בשלב זה.
טיפול לא תרופתי
CBT, טיפול קוגניטיבי התנהגותי, היא פסיכותרפיה המשמשת לשם שינוי תבניות חשיבה והתנהגויות המחמירות את התסמינים הנפשיים.
זוהי שיטה נפוצה לטיפול ב-OCD, כאשר אחד הרכיבים המשמעותיים ביותר בטיפול הוא ERP (חשיפה ומניעת תגובה) לצורך התמודדות עם החרדה והצורך בביצוע טקסים.
כמה זמן לוקח עד שהתרופות עובדות?
חשוב לא לוותר על תרופה עד שנעשה ניסיון במינון טיפולי משך 10-12 שבועות.
הרבה מטופלים לא מרגישים השפעות חיוביות בשבועות הראשונים, ואחרי זה מגיע השיפור.
משך הזמן אותו יש ליטול את הטיפול משתנה ממטופל למטופל, אך חשוב לדעת שישנם אנשים שזקוקים לטיפול תרופתי אחזקתי באופן כרוני על מנת למנוע החמרה/הישנות של התסמינים.
מה יעזור לי יותר?
אין תשובה חד משמעית באשר לסיכוי הטוב ביותר לרמיסיה.
ישנם מחקרים המעידים על כך של-OCD ללא קומורבידיות, גישה של CBT עדיפה על פני טיפול תרופתי.
עם זאת, במקרה של חרדה/דיכאון נלווים, ישנה עדיפות לשילוב של תרופות עם טיפול לא תרופתי.
ישנן גם גישות הטוענות שטיפול משולב ב-SSRI/אנפרניל עם CBT עדיף בכל מקרה על טיפול בתרופות או פסיכותרפיה בלבד.
מה עליי לעשות?
במידה והתסמינים מפריעים לך, מומלץ לפנות לפסיכיאטר/ית לשם מתן אבחנה והתאמת טיפול.
כאמור, ישנן אפשרויות טיפוליות שונות ועליך להתנסות בהן, בליווי צמוד של רופא/ה ומטפל/ת, על מנת לבחון את ההשפעה המיטבית עבורך.
כל המידע במאמר זה מתייחס לתרופות ל-OCD למבוגרים (מעל 18).
תרופות ניתנות ע״י רופא בהתאם להתוויות של משרד הבריאות. המידע המוצג כאן אינו מחליף בשום מקרה התייעצות עם רופא.
מקורות:
Simpson, H. B. (2022). Obsessive-compulsive disorder in adults: Epidemiology, pathogenesis, clinical manifestations, course, and diagnosis. UpToDate. Retrieved September 14, 2022, from https://www.uptodate.com/contents/obsessive-compulsive-disorder-in-adults-epidemiology-pathogenesis-clinical-manifestations-course-and-diagnosis
Abramowitz, J. (2022). Psychotherapy for obsessive-compulsive disorder in adults. UpToDate. Retrieved September 14, 2022, from https://www.uptodate.com/contents/psychotherapy-for-obsessive-compulsive-disorder-in-adults
Coelho, D. R. A., Yang, C., Suriaga, A., & et al. (2025). Glutamatergic medications for obsessive-compulsive and related disorders: A systematic review and meta-analysis. JAMA Network Open, 8(1), e2452963. https://doi.org/10.1001/jamanetworkopen.2024.52963
Simpson, H. B. (2020). Pharmacotherapy for Obsessive-Compulsive Disorder in Adults. UpToDate. Retrieved September 14, 2022, from https://www.uptodate.com/contents/pharmacotherapy-for-obsessive-compulsive-disorder-in-adults
van Roessel PJ, Grassi G, Aboujaoude EN, Menchón JM, Van Ameringen M, Rodríguez CI. Treatment-resistant OCD: Pharmacotherapies in adults. Compr Psychiatry. 2023 Jan;120:152352. doi: 10.1016/j.comppsych.2022.152352. Epub 2022 Oct 25. PMID: 36368186.
מה זה ה- Uncanny (המאוים / האל ביתי) לפי זיגמונד פרויד?
המאוים–הבעתה (Uncanny או האל ביתי) הוא מושג שקשור בפסיכואנליזה שפיתח זיגמונד פרויד.
ה-Uncanny מתאר את התחושה המוזרה והחרדתית שלפעמים נגרמת מחפצים מוכרים בהקשר לא מוכר.
הראשון שהשתמש במונח הזה היה הפסיכיאטר הגרמני ארנסט ינטש במסה מ-1906, ״הפסיכולוגיה של המאוים-הבעתה״, שבה מתואר המאוים-הבעתה כמשהו חדש ולא ידוע שלעתים קרובות יכול במבט ראשון להיראות שלילי.
במסה ״המאוים-הבעתה״ של זיגמונד פרויד (1919) הוא מציג את הרעיון כמקרה שבו משהו יכול להיות מוכר וזר באותו זמן, ולא רק זה, אלא שהוא מוציא החוצה משהו שהיה חבוי או מודחק. אמנים, כולל מהתנועה הסוריאליסטית, השתמשו בתיאור הזה כדי ליצור אמנות ששילבה דברים מוכרים בצורה לא צפויה כדי ליצור את תחושות המאוים-בעתה.
המונח ״עמק המוזרות״ (Uncanny Valley) כולל גם עבודות אמנות ואנימציה או משחקי מחשב שמשחזרים מקומות ואנשים בצורה כל כך דומה שזה יוצר את אותה תחושה מפחידה.
שיחת הכוונה לקבלת המלצה על הפסיכולוג/ית שלך:
מטפלי CBT מומלצים
מה חדש?
-
טיפול בהתמכרות לריטלין ואטנט | מעודכן 2025
טיפול בהתמכרות לריטלין גמילה וניקיון מהתמכרות לסטימולנטים הם תהליך מורכב אבל אפשרי. אין פתרון בזק, אין גלולת קסם…
-
טיפול רגשי על ציר הזמן | מפרויד ועד GPT
מנקודת מבט היסטורית, המושג "טיפול רגשי" קשור בהתפתחות הפסיכולוגיה המודרנית. בלועזית, טיפול רגשי נקרא "פסיכותרפיה", מילה ביוונית שפירושה…
-
19 טכניקות CBT מומלצות למבוגרים עם ADHD
אנשים שחיים עם הפרעת קשב (ADHD) חווים את העולם אחרת - הרבה יצירתיות אבל גם חוויה של כאוס שמחייבת…
-
סימנים של התמכרות לריטלין, אטנט או ויואנס
מוטרדים שהילד מפתח תלות בריטלין / אטנט / ויואנס? זה מתחיל באבחנה של הפרעת קשב וריכוז, אחריה מגיע…
דברו איתנו עוד היום להתאמת פסיכולוג או פסיכותרפיסט בתל אביב ובכל הארץ! צור קשר
 מכון טמיר לפסיכותרפיה
מכון טמיר לפסיכותרפיה