נחלת יצחק 32א', תל אביב
קתקסיס ואנטי-קתקסיס | הֶטְעֵן דחפי לפי הגישה הפסיכואנליטית
מה זה קתקסיס (Cathexis)?
לפי זיגמונד פרויד, אבי הפסיכואנליזה, קתקסיס ואנטי-קתקסיס שולטים במידת השימוש של האיד באנרגיה הנפשית.
קתקסיס מתייחס לפיזור האנרגיה של האיד ואנטי-קתקסיס אמור לחסום שימושים לא הולמים של אנרגיה זו.
בתיאוריה הפסיכואנליטית, אנרגיה נפשית מיוצרת ע״י הליבידו ומשוחררת באמצעים ביולוגיים שנקראים ״דחפים״.
ההשקעה של אנרגיית ליבידו באובייקט, ברעיון או באדם נקראת קתקסיס.
מה מקור המילה קתקסיס?
המונח היווני קתקסיס (κάθεξις) נבחר על ידי ג'יימס סטראצ'י כדי לתרגם את המונח הגרמני Besetzung, כאשר ערך ותירגם את יצירותיו השלמות של זיגמונד פרויד.
פרויד עצמו כתב על "עניין (Besetzung)", במכתב מוקדם לפסיכואנליטיקאי ארנסט ג'ונס.
איך מתבטאת מושקעות הליבידו?
מצב גופני של רעב מוביל אותנו לחוות צורך פיזי לאכול לצד תשוקה פסיכולוגית לאוכל.
שני הכוחות האלה פועלים יחדיו כדי ליצור דחף חיוני לאכול. פרויד סבר שאנחנו מייצרים כל הזמן אנרגיה נפשית, אבל רק כמות מסוימת שלה זמינה לשימוש בכל רגע נתון, והיא זמינה לשלושת הרכיבים של האישיות: האיד, האגו והסופר-אגו.
האיד הוא המקום שבו נמצאת כל האנרגיה הנפשית.
הוא אחראי לסיפוק צרכים ותשוקות בסיסיים ומתופעל ע״י ״תהליכי החשיבה הראשוניים״.
בסוף האנרגיה הזאת ממשיכה אל ההיבטים האחרים של האישיות: האגו והסופר-אגו.
אבל בגלל שהאיד לא מבדיל ביו תמונה מנטאלית למציאות, יכול להיות שהוא לא יוביל לפעולה ישירה לסיפוק צורך, אלא פשוט ייצור תמונה של האובייקט הנחשק, שתספק אותו לטווח הקצר אבל לא תמלא את הצורך לטווח הארוך.
למשל, מי שרעב יכול ליצור בראש תמונה של המבורגר במקום לאכול באמת. בגלל זה האגו יכול לתפוס חלק מהאנרגיה שהאיד מפזר.
כשהאנרגיה הזו נקשרת לפעילות של האגו, היא הופכת לקתקסיס של האגו. הפיזור הזה של אנרגיה יכול להיות כרוך בחיפוש פעילויות שקשורות לצורך.
למשל, לקנות ספר בישול או לצפות בתכנית בישול כשרעבים. בגלל שהאיד לא יכול להבחין בין מציאות לפנטזיה, הוא יכול להתנהג בצורות לא מציאותיות או לא מקובלות חברתית.
מה זה אנטי-קתקסיס?
האגו יכול גם לחסום מהאיד פעילויות לא הגיוניות, לא מוסריות או לא מקובלות.
חסימה זו נקראת אנטי-קתקסיס ותפקידה לדכא שימוש בקתקסיס.
הדחקה היא מנגנון האנטי-קתקסיס היעיל ביותר, שכן היא שומרת על האגו מפני פעולות, מחשבות והתנהגויות לא רצויות שעלולות להגיע אל המודעות.
עם זאת, הדחקת הדחפים של האיד צורכת הרבה אנרגיה נפשית, ובגלל שיש כמות מסוימת של אנרגיה, יתכן גרעון אנרגטי בגלל מה שהאנטי-קתקסיס צורך.
וירג׳יניה אקסליין | 1911-1988 | תרומתה של Axline לטיפול במשחק
וירג׳יניה אקסליין (1911-1988) היתה פסיכולוגית חלוצה בתחום הטיפול במשחק, שנשארה עד היום שיטה פופולרית וישימה לטיפול בילדים.
השיטות בהן השתמשה אקסליין הפכן ברובן לחלק מתכניןת הלימודים במגמות הכשרה קליניות באוניברסיטאות ובמוסדות לימוד שמכשירים מטפלים לילדים.
בניגוד למלאני קליין, אקסליין הציעה סביבה טיפולית פרמיסיבית, בה המטפל רק משקף את רגשות הילד, בלי פרשנויות, בלי ניתוח של יחסי ההעברה ובלי סימבוליזציה.
המטרה של טיפול במשחק, לטעמה, היא לשקף את הרגשות, בעיקר את הרגשות השליליים.
כיום אנחנו רואים הרבה יותר הגיון בעמדה טיפולית, אבל בתקופת בה פעלה אקסליין השיקופים נשמעו טכניים ולכן לא מספיק אנליטיים.
דיבס
ב-1964 פרסמה אקסליין סיפור אמיתי די מהפכני ומעורר השראה שנקרא ״דיבס, הילד המחפש את זהותו״.
הספר תיעד את מערכת היחסים הטיפולית שלה עם ילד בן 5 שהיה מתבודד ולא תקשורתי.
למרות שההורים שלו חשדו שהוא אוטיסט או שיש לו פיגור שכלי חמור, דיבס הצליח למצוא את עצמו דרך טיפול במשחק שנמשך כמה חודשים.
כשהוא פיתח את המיומנויות הנדרשות להראות את עצמי האמיתי שלו לעולם, אקסליין הבינה שהוא גאון עם ציון IQ של 168.
עד היום מתייחסים אל הספר בהתלהבות כאחד הטקסטים משפיעים ביותר על ראיית עולם טיפולית בתחום של טיפול במשחק.
אקסליין חיברה עוד כמה ספרים בקריירה הפוריה שלה.
בתחילת שנות ה-40 היא התחילה לחקור טיפול במשחק ובסוף פיתחה את הטכניקה שלה לטיפול לא ישיר במשחק (non-directive Play Therapy).
החיבור לגישה ההומניסטית
עקרונות ותיאוריות הליבה שלה נוצרו מתוך גישת ״האדם במרכז״ שהתפתחה ע״י קארל רוג׳רס.
טיפול במשחק מבוסס על תקשורת לא מילולית דרך משחק והוא חותר להקל על התהליך הטיפולי ועל השינויים הפסיכולוגיים וההתנהגותיים של המטופל, לרוב אצל ילדים.
מבחינת אקסליין, המטרה הקלינית היא לאפשר לילד, על ידי עידוד לקיים משחק מובנה ולא מובנה, הזדמנות ללמידה רגשית וחברתית מחד, והתנהגותית קוגניטיבית מאידך.
טיפול במשחק יכול להיות לדידה גם כלי אבחוני:
המטפל יכול לקבל הבנה עמוקה של הבעיות החבויות של הילד מלצפות בו משחק ולהעריך את האינטראקציה בינו לבין הילד.
טכניקה נפוצה בטיפול במשחק היא הקהיית רגישות, שמכוונת לעזור לילד לתכנת מחדש התנהגויות מפריעות, ומשתמשים בה לא רק לילדים אלא גם לאנשים מאותגרים ורבלית או קוגניטיבית.
8 העקרונות של אקסליין
אקסליין עבדה המון לפיתוח הגישה הלא-מונחה שלה לטיפול במשחק, שבו היא זיהתה 8 עקרונות ליבה:
1. היחסים הטיפוליים חייבים להיות מעורבים ומזמינים ולספק חום וידידות כבר מהרגע המוקדם ביותר האפשרי.
2. המטפל חייב לקבל את הילד באופן בלתי מותנה.
3. הסביבה הטיפולית חייבת להיות לא שיפוטית, כדי שהילד ירגיש חסר עכבות לבטא את הרגשות, התחושות וההתנהגויות שלו.
4. המטפל חייב להיות קשוב ומודע להתנהגויות של הילד כדי לספק לו בחזרה התנהגויות רפלקטיביות, שיאפשרו לו לפתח מודעות עצמית.
5. המטפל מסתמך על היכולות של הילד למצוא פתרונות לבעיות שלו כשאפשר, ולהבין שרק הוא אחראי על ההחלטות המעצבות שהוא עושה או לא עושה.
6. המטפל פועל כצל ומאפשר לילד להוביל את המסע הטיפולי דרך דיאלוג ופעולה.
7. המטפל מזהה שהתהליך יציב וצריך להתקדם בקצב הפנימי שלו, לא בקצב שהמטפל מחליט.
8. המגבלות היחידות שמוצבות הן כאלה שנועדו להבטיח שהתהליך הטיפולי יישאר אותנטי והילד יישאר בתחום המציאות, מודע לתפקידו ותכליתו בטיפול.
העקרונות הללו מדגישים את החשיבות של הצטיידות ושימוש ב'ערכת כלים לטיפול במשחק׳.
הערכה הזו אמורה לעמוד לרשות מטפל הילדים, ולאפשר לו להתחקות אחר צעדי המשחק של הילד.
פסיכולוגים לילדים עדיין מתווכחים לגבי יעילות הגישה הטיפולית של אקסליין.
הרבה מומחים מאמינים שזה לא באמת אפשרי לטפל באופן כל כך לא מובנה.
טיפול פסיכולוגי, בגדול, נועד להנחות את כוונת השיטה, הגבולות והבטיחות. אבל בטיפול במשחק המטפל צריך לחתור להיות לא-מנחה ביחס לפרשנות, לגילוי ולפתרון.
חוץ מזה ילדים, כמו מבוגרים, פתוחים לקבל הרבה גישות טיפול ואין טכניקה בלעדית שמתאימה לכל אחד.
האם ״משחק כמשחק״, נניח משחק טאקי בין הילד למטפל, הוא טיפול?
בגדול, כן, משחק מובנה בין-אישי, תחרותי, יכול להיות אמצעי מצוין טיפולי, גם כאשר המשחק אינו השלכתי.
מלאני קליין התנגדה למשחקים מובנים, אבל לא בהכרח צדקה.
גם משחק קופסה הוא השלכתי, למרות הכללים המוכתבים מראש.
כל זמן שיש חיבור בין חוץ (העולם האובייקטיבי, ככל המשחק) לבין הפנים (הדרמה הסובייקטיבית של הרצון לנצח את הצד השני), התהליך אינו נייטרלי.
אלא שאם כל משחק מובנה הוא טיפול עולה כאן השאלה -
מה ההבדל בין משחק קופסא עם המטפל לבין משחק דומה של הילד עם חבר?
הרעיון שבטיפול נוצר אוביקט חדש, מיטיב, ממשי, שהוא המטפל.
נכתב ע״י מומחי מכון טמיר
עדכון אחרון:
1 באפריל 2022
סוגים של הפרעה דו-קוטבית | 5 המופעים של מאניה דיפרסיה
סוגים של הפרעה ביפולרית
הפרעה ביפולרית, שכונתה בעבר מאניה דיפרסיה, היא מצב נפשי שגורם לשינויים קיצוניים במצב הרוח, הכוללים פיקים רגשיים (מאניה או היפומניה) לצד מצבים של שפל וקריסה פסיכולוגית (דיכאון).
ישנם 5 סוגים מובחנים של הפרעה דו-קוטבית. כולם כוללים במידה מסוימת אפיזודות של דיכאון ומאניה.
מאניה דיפרסיה היא הפרעה כרונית, שנכון להיום נמשכת כל החיים.
במצב בו לא מקבלים טיפול, האפיזודות של המאניה והדיכאון עלולות לקרות שוב ושוב.
הרבה מטופלים ממשיכים לחוות סימפטומים גם אחרי הטיפול.
מאניה והיפומאניה הם שני סוגים מובחנים של אפיזודות בהפרעה ביפולרית, אך הן חולקות את אותם תסמינים.
מאניה חמורה יותר מהיפומאניה וגורמת לבעיות בולטות יותר בקריירה ובחיי העבודה, בלימודים וביחסים בין-אישיים.
מאניה עלולה גם לגרום לפגיעה בבוחן המציאות, מצב של מאניה פסיכוטית, ולדרוש אשפוז פסיכיאטרי.
הספקטרום הביפולרי
הספקטרום הדו-קוטבי הוא מונח די חדש ושנוי במחלוקת, שמתייחס לקשת של מצבים נפשיים, הכוללים לא רק הפרעה דו-קוטבית בהגדרתה המסורתית, אלא שילוב עם דיכאון, תנודתיות במצבי הרוח בלי אפיזודות מאניות או היפומאניות, כולל הפרעות שליטה בדחפים, הפרעות חרדה, הפרעות אישיות והפרעות התמכרות.
זו חשיבה מעניינת, אולם צריך לקחת בחשבון שלא כל תסמין נפשי אמור לקבל אבחנה פסיכיאטרית.
נראה אם ולאן זה יתקדם במהדרוה הבאה של ה-DSM.
בינתיים, בואו נבחן את הסוגים של הפרעה דו-קוטבית, כפי שהם מופיעים ב-DSM האחרון:
הפרעה ביפולרית I
כוללת תקופות של אפיזודות חמורות של מצב רוח שנעות ממאניה לדיכאון.
הפרעה דו קוטבית I מוגדרת על ידי פרקים מאניים שנמשכים שבוע לפחות, או על ידי תסמינים מאניים כה חמורים שהמתמודד זקוק לטיפול מיידי בבית החולים.
בדרך כלל, אירועים דיכאוניים מתרחשים אף הם, ונמשכים לרוב שבועיים לפחות.
דוגמא אקטואלית של הפרעה ביפולרית היא המקרה של אליסה לאם, צעירה קנדית בת 21 שנמצאה מתה בתוך מיכל מים במלון ב-LA.
בסידרה שעלתה לא מזמן בנטפליקס מתואר מותה כתוצאה של אפיזודה פסיכוטית, שהופיעה במהלך של ההפרעה הדו-קוטבית עמה התמודדה.
הפרעה ביפולרית II
צורה יותר מתונה של עלייה במצב הרוח עם אפיזודות יותר מתונות של היפומאניה (התרגשות קיצונית שעדיין לא ברמת מאניה), שמתחלפות בתקופות של דיכאון חמור.
מחקר שפורסם באפריל 2021 מלמד כי מטופלים עם הפרעה דו קוטבית II מוקדמת עשויים לחוות הפרעה רגשית עונתית (SAD), זאת בהשוואה לסובלים מהפרעות מצב רוח אחרות.
מה ההבדל בין הפרעה ביפולרית I ל-הפרעה ביפולרית II?
ההבדל העיקרי בין הפרעה דו קוטבית 1 להפרעה דו קוטבית 2 מתבטא בחומרת האפיזודות המאניות שמופיעות בכל אחת משתיהן.
אדם עם הפרעה דו קוטבית 1 יחווה אפיזודה מאנית מלאה ואילו אדם שמתמודד עם הפרעה דו קוטבית 2 יחווה אפיזודה היפומנית בלבד (תקופה פחות חמורה מאפיזודה מאנית מלאה).
ציקלותימיה
הפרעה ציקלותימית מתארת תקופות קצרות של סימפטומים היפומאניים, שמתחלפות בתקופות קצרות של סימפטומים דיכאוניים שאינם נרחבים או ממושכים כמו באפיזודות היפומאניות מלאות או אפיזודות דיכאוניות מלאות.
ציקלותימיה מתחילה בדרך כלל בגיל ההתבגרות, אם כי היא יכולה להתחיל כבר בילדות.
ההפרעה מסווגת ב- DSM-5 כתת-סוג של הפרעה דו קוטבית.
הקריטריונים לציקלותימיה הם תקופות של מצב רוח מוגבר ותסמיני דיכאון במשך לפחות מחצית מהזמן בשנתיים האחרונות אצל מבוגרים ושנה אחת אצל ילדים ובני נוער.
תקופות של מצבי רוח יציבים נמשכות רק חודשיים לכל היותר.
הדומה לסוגים האחרים של הפרעה ביפולרית, גם לציקלוטימיה איו כיום ריפוי מלא, אך קיימים טיפולים שעוזרים לנהל את הסימפטומים.
הפסיכיאטר המטפל מכין יחד עם המטופל תוכנית טיפולית שתכלול ככל הנראה שילוב של תרופות וטיפול בשיחות.
כאשר ציקלוטימיה אינה מטופלת היא יכולה להחמיר.
לפחות מחצית מהסובלים מציקלותימיה יפתחו אפיזודות יותר ויותר קשות של מצבי רוח ואף יאובחנו עם מאניה דיפרסיה.
ציקלותימיה וזוגיות
כיוון שציקלוטימיה מקשה לעיתים קרובות על היכולת לויסות רגשי אצל מי שחווה אותה, היא עלולה להציב אתגרים גם ביחסים בין-אישיים. תקופות היפומניות נוטות להגביר את הסבירות לתגובתיות-יתר של המתמודד עם גירויים שמתרחשים בסביבתם, מה שעלול להגביר מתיחות קיימת בתוך מערכת יחסים זוגית או משפחתית.
טיפול CBT הוא שיטה מבוססת מחקר שמסייעת למתמודדים עם ההפרעה לזהות אמונות והתנהגויות שליליות ולא יעילות ולהחליפן בחדשות. CBT יכול לעזור בזיהוי טריגרים שמעוררים את הסימפטומים, לצד למידה ותרגול של אסטרטגיות פשוטות ויעילות לנהל מתחים נפשיים ולהתמודד עם מצבי מצוקה.
מאפיינים מעורבים
מצב שבו מתרחשים באותו זמן סימפטומים משני קיטובים של מצב רוח במהלך אפיזודות מאניות, היפומאניות או דיכאוניות.
המצב הזה מאופיין באנרגיה גבוהה, חוסר שינה ומחשבות דוהרות.
באותו זמן, האדם יכול להרגיש חוסר תקווה, ייאוש, רגזנות או אובדנות.
איך חרדה משפיעה על הפרעה דו קוטבית?
אפשר להגיד שמידת החרדה גבוהה יותר בהפרעה ביפולרית עם מצבים מעורבים, זאת בהשוואה לאפיזודות טהורות של מאניה או דיכאון.
חרדה יכולה להתבטא ב׳תסמיני חרדה שצפים בחופשיות׳ או הפרעות חרדה נלוות.
המתמודד מצוי במצב של מתח ניכר, חוסר מנוחה וסערה נפשית.
תודעתו מתרוצצת בין מגוון דאגות:
תסריטים של תאונות קשות, תקיפות טראומטיות ותרחישים גרועים אחרים.
המתמודד עם מצבים מעורבים נוטה להתלונן על לחץ נפשי פנימי עצום, שמחמיר את מצבו - לעיתים חרדה מאותתת לנו להימנע ולהיזהר מסכנה, אבל כאן היא עוזרת למתמודד להרגיש חסר פחד, אימפולסיבי, נמשך לריגושים (למשל, דרך שימוש בסמים).
כדי להקל עליה נוטות להופיע התנהגויות של פגיעה עצמית או אפילו ניסיון אובדני.
כאשר אדם מתמודד עם שילוב בין הפרעה ביפולרית וחרדה הוא עלול למצוא שחרדתו משפיעה על התסמינים של הפרעה דו קוטבית לרוב מחמירה אותם:
-
פרקים מאניים ודיכאוניים מעורבים יותר.
-
עלייה בחומרת אפיזודות מצב הרוח.
-
עמידות מוגברת לתרופות.
-
תופעות לוואי של תרופות.
-
מצוקה פסיכולוגית גבוהה יותר.
-
איכות חיים ירודה יותר.
מחזוריות מהירה (Rapid-Cycling)
הפרעה ביפולרית על מחזוריות מהירה מתארת מצב של לפחות 4 אפיזודות מצב רוח בתוך 12 חודשים.
האפיזודות חייבות להימשך לפחות כמה ימים כדי להיחשב אפיזודה נפרדת.
יש אנשים שגם חווים שינויים בקיטוב מגבוה לנמוך או להפך בתוך שבוע אחד, ואפילו באותו יום, מה שאומר שפרופיל הסימפטומים המלא שמגדיר אפיזודות נפרדות ומובחנות לא חייב להיות נוכח (למשל, יכול להיות שהאדם לא יחווה פחות צורך בשינה).
התופעה הזאת נקראת לפעמים מחזוריות ״אולטרה-מהירה״, ויש ויכוח בפסיכיאטריה אם היא מאפיין תקף ומיוסד היטב של הפרעה דו-קוטבית.
דפוס של מחזוריות מהירה יכול לקרות בכל זמן במהלך ההפרעה, למרות שיש חוקרים שמאמינים שהוא יותר נפוץ בנקודות יותר מאוחרות של חיי ההפרעה.
כנראה שלנשים יש סיכוי יותר גבוה מגברים למחזוריות מהירה, ודפוס כזה מגביר את הסיכון לדיכאון חמור וניסיונות אובדניים.
תרופות נוגדות דיכאון יכולות לפעמים להיחשב לטריגרים או לגורם שמאריך מחזוריות מהירה, אבל התיאוריה הזאת שנויה במחלוקת ועדיין צריכה להיחקר.
בואו נדבר על הדברים
החשובים באמת
עם ראש המכון / מומחה ספציפי-
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
עדכון אחרון:
22 בדצמבר 2023
נכתב ע״י מומחי מכון טמיר
מקורות:
Jain, A., & Mitra, P. (2023, February 20). Bipolar Disorder. In StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing. Available from: https://www.ncbi.nlm.nih.gov/books/NBK558998/
Ott C. A. (2018). Treatment of anxiety disorders in patients with comorbid bipolar disorder. The mental health clinician, 8(6), 256–263. https://doi.org/10.9740/mhc.2018.11.256
Ratheesh, A., Hett, D., Ramain, J., Wong, E., Berk, L., Conus, P., Fristad, M. A., Goldstein, T., Hillegers, M., Jauhar, S., Kessing, L. V., Miklowitz, D. J., Murray, G., Scott, J., Tohen, M., Yatham, L. N., Young, A. H., Berk, M., & Marwaha, S. (2023). A systematic review of interventions in the early course of bipolar disorder I or II: a report of the International Society for Bipolar Disorders Taskforce on early intervention. International journal of bipolar disorders, 11(1), 1. https://doi.org/10.1186/s40345-022-00275-3
דיכאון פסיכוטי | איך לזהות, לאבחן ולטפל במצב קליני מורכב
דיכאון פסיכוטי
הגדרת סיווג ייחודי לדיכאון פסיכוטי נדרשה כאשר פסיכיאטרים מצאו כי חלק מהלוקים בדיכאון קליני (MDD) חווים במקביל גם פסיכוזה, שמגיעה בנוסף על תסמיני הדיכאון.
ישנם סוגים שונים של דיכאון, כאשר כל אחד מהם בעל מאפיינים שונים מבחינת משך הזמן, סוג התסמינים ועוד.
4 הסוגים הנפוצים ביותר של דיכאון הם:
1. הפרעת מצב רוח- אבחנה הניתנת לילדים הסובלים מהתפרצויות זעם, כעסים ועצבנות.
2. דיכאון מז'ורי (MDD)- מאובחן לאחר תקופה של שבועיים בהם האדם שקוע בעצב רב או סובל מאיבוד עניין בכל פעילות שהיא, עם מס' תסמינים שכיחים אחרים.
3. דיכאון כרוני (דיסתימיה, שנקראת כיום PDD)- תסמינים כרוניים של דיכאון העלולים להימשך כשנתיים או יותר.
4. דיכאון קדם וסתי (PMDD)- תסמיני דיכאון המתחילים זמן קצר לפני הופעת הווסת ברוב מחזורי הווסת.
השוואה בין דיכאון פסיכוטי לדיכאון קליני
| משתנה | דיכאון פסיכוטי | דיכאון קליני |
|---|---|---|
| סוג הדיכאון | כולל פסיכוזה, הזיות או דלוזיות | דיכאון חמור ללא פסיכוזה |
| סימפטומים נוספים | הזיות, דלוזיות, חוסר קשר למציאות | מצבי רוח ירודים, תחושת חוסר תקווה |
| טיפול תרופתי | משלב נוגדי דיכאון ואנטי-פסיכוטיים | נוגדי דיכאון בלבד או בשילוב תרופות נוספות |
| ECT (טיפול בנזעי חשמל) | משמש במקרים חמורים או כשלון טיפולי | משמש גם במקרים חמורים או כשלון טיפולי |
מהי פסיכוזה?
פסיכוזה, או התקף פסיכוטי, היא מצב בו אדם רואה ו/או שומע דברים שאינם קיימים באמת (הלוצינציות) או מחזיק ברעיונות שגויים אודות המציאות (דלוזיות). זה סבל גדול - אנשים במצב פסיכוטי חווים בעיקר לחוות חשיבה מבולגנת או מבולבלת.
כאשר דיכאון ופסיכוזה מתרחשים יחדיו, המצב מכונה דיכאון פסיכוטי.
כ-3-11% מהאנשים יחוו דיכאון חמור במהלך חייהם, מתוכם 14-18% עלולים לפתח דיכאון עם מאפיינים פסיכוטיים.
מבחינת פרוגנוזה, מחקר אורך שפרסמו חוקרים פינים העלה כי כ-50% ממקרי המוות בקרב מתמודדים/ות עם דיכאון פסיכוטי אירעו תוך 5 שנים ממועד האבחון, כאשר השנה הראשונה אחרי קבלת האבחנה נחשבת המסוכנת ביותר.
סוג זה של דיכאון הופך נפוץ יותר ככל שעולים בגיל, ואולם לא ניתן לומר במדויק מי ייטה לדיכאון פסיכוטי.
זאת ועוד, ההגדרות וכלי ההערכה לדיכאון משתנים תדיר, ובהתאם לכך גם הסטטיסטיקות.
ד״ר טרייסי מארקס המצוינת מסבירה על מאפייני הדיכאון הפסיכוטי:
מה ההבדל בין דיכאון פסיכוטי לבין דיכאון לא-פסיכוטי?
בהשוואה לדיכאון פסיכוטי, בדיכאון קליני שאינו פסיכוטי בוחן המציאות נשאר תקין.
אדם פסיכוטי אינו נמצא במגע עם המציאות; הוא שומע ״קולות״ או שוגה ברעיונות מוזרים ולא-הגיוניים. הוא יכול לחשוב, למשל, שאחרים שומעים את מחשבותיו או מנסים להזיק לו, או להאמין שאחז בו דיבוק או שהוא מבוקש ע״י המשטרה בגין פשע שלא ביצע.
לעתים אנשים פסיכוטיים כמעט ולא ידברו, ואם כן - יאמרו דברים לא-הגיוניים. אנשים עם הפרעות נפשיות אחרות, כמו סכיזופרניה, חווים גם הם פסיכוזה, אך לרוב - אלה הסובלים מדיכאון פסיכוטי יחוו דלוזיות והלוצינציות שיהיו עקביות עם נושאים שקשורים לדיכאון (כמו חוסר ערך או כישלון), בעוד שסימפטומים פסיכוטיים בסכיזופרניה יהיו לעתים קרובות יותר ביזאריים או לא-סבירים, וחסרי קשר ברור למצב הרוח (למשל, המחשבה שזרים עוקבים אחריהם בלי סיבה מלבד להטרידם).
אנשים עם דיכאון פסיכוטי עלולים לחוות גם השפלה ובושה נוכח מחשבותיהן ולנסות להסתירן.
בכך הופך סוג זה של דיכאון לקשה מאוד לאבחון ולטיפול
גורמים לדיכאון פסיכוטי
בין הגורמים שידוע כי הם יכולים לגרום לנטייה גדולה יותר לדיכאון הם:
הורה או אח עם דיכאון
דיכאון, בעיקר חמור, נוטה לעבור במשפחה.
מגדר
נשים נוטות פי 2 לפתח דיכאון ושני-שלישים מהלוקים בדיכאון חמור הן נשים.
ילדות קשה
מצוקה בילדות תורמת לנטייה לדיכאון.
לפני הכל, אדם עם דיכאון פסיכוטי יחווה שילוב של תסמיני דיכאון, שייתכן ויכללו מצב רוח מדוכא, עניין או הנאה מופחתים בפעילויות שנחשבו בעבר למהנות, שינויים משמעותיים במשקל ובתיאבון, רגזנות, קשיי שינה, עייפות או חוסר אנרגיה, תחושת חוסר ערך או אשמה, חוסר יכולת להתרכז או מחשבות על מוות ואובדנות. אלא שבנוסף לסימפטומים הללו, המתמודדים עם דיכאון פסיכוטי יחוו גם דלוזיות, הלוצינציות או פרנויה.
גם אנשים גם עם הפרעות נפשיות אחרות, למשל סכיזופרניה, עלולים לחוות פסיכוזה.
במקרה של אנשים עם דיכאון פסיכוטי, הלוצינציות ודלוזיות יהיו דיכאוניות ויטו להתמקד בחוסר תקווה וכישלון, בעוד שפסיכוזה הנלווית לסכיזופרניה מאופיינת בנושאים מוזרים או לא-אפשריים שמנותקים ממצב רוח או מצבים רגשניים. בשאלת הגורמים, תיאוריה אחת גורסת ששילוב מסוים של גנים חייב להיות מורש בכדי שאדם יוכל לפתח דיכאון פסיכוטי. ייתכן שגנים מסוימים אחראים לתסמיני הדיכאון ואחרים לתסמיני הפסיכוזה, כך שאדם יכול לרכוש רק נטייה גנטית לדיכאון, או רק לפסיכוזה או לשתיהן. תיאוריה זו מסבירה מדוע לא כל מי שלוקה בדיכאון מפתח פסיכוזה. תיאוריה אחרת טוענת שרמות גבוהות של הורמון הסטרס קורטיזול מעורבות בעניין, שכן לעתים קרובות מוצאים כאלה אצל אנשים עם דיכאון.
נכון להיום דיכאון פסיכוטי אינו נחשב להפרעה נבדלת, אלא לתת-סוג של דיכאון קליני. כדי לאבחן דיכאון פסיכוטי, קרי דיכאון קליני עם מאפיינים פסיכוטיים, תחילה המטופל צריך לפגוש את הקריטריונים לאבחון דיכאון קליני. לאחר מכן עליו להפגין סימנים של פסיכוזה. לרוב, אבחנה של דיכאון פסיכוטי תכלול היסטוריה רפואית ויישאלו שאלות אודות סימפטומים והיסטוריה משפחתית. הערכה על ידי רופא עשויה להצריך גם בדיקות לשלילת גורמים אחרים לתסמינים פסיכוטיים - סמים, סכיזופרניה, הפרעה דו-קוטבית או מצבים רפואיים אחרים.
בעוד שעל פי סיווג מקובל אחד של אבחנות רפואיות דיכאון פסיכוטי אינו חמור יותר מתת-הסוגים האחרים של דיכאון קליני, סיווג מקובל אחר קובע כי זוהי הצורה החמורה ביותר של ההפרעה. כך או כך, על מנת לאבחן את ההפרעה יש לחוות לפחות 5 תסמיני דיכאון משך שבועיים לפחות וכן סימפטומים של פסיכוזה.
חוויות דמויות פסיכוזה יחד עם דיכאון
ניתן להניח כי חוויות פסיכוטיות ותסמינים פסיכוטיים ממוקמים על ספקטרום, מנורמטיביות ועד פסיכוטיות.
חוויות דמויות פסיכוזה (Psychotic-like Experiences) בגיל ההתבגרות עשויות להגביר את הסיכון להפרעות פסיכוטיות ולא פסיכוטיות שיופיעו מאוחר יותר. הפרעות פסיכוטיות עשויות גם להגביר את הסיכון לחוויות דמויות פסיכוזה במהלך החיים.
מחקר מעניין העלה כי חוויות דמויות פסיכוזה אצל מתבגרים, עשויות להיות חלק מרצף פגיעות נפשיות בעלות בסיס משותף שבא לידי ביטוי בשלבים מאוחרים יותר בחיים (Giocondo et al, 2021).
החוקרים בחנו קשרים דו-כיוונים של חוויות דמויות פסיכוזה עם הפרעות נפשיות בקרב בני נוער, ואכן קשר זה נמצא.
במחקר הנוכחי הנבדקים היו בגילאי 6-12 באמצעות סיווג של חוויות דמויות פסיכוזה.
הסיווג התבסס על דיווחים עצמיים והערכות פסיכיאטריות.
הערכה של הפרעות נפשיות בוצעה על ידי ראיונות מובנים שקובצו לקטגוריות על פי ה- DSM (דיכאון, חרדה, הפרעות קשב וריכוז) וגם לפי התנהגויות נפוצות של מתבגרים כמו שימוש בחומרים ופגיעה עצמית.
הנבדקים עברו שתי הערכות, הפרש הזמן בין הערכות הנבדקים הינו שלוש שנים.
במחקר נמצא קשר בין חוויות דמויות פסיכוזה להפרעות נפשיות, כאשר חוויות דמויות פסיכוזה מגבירות את הסיכון לדיכאון, התמכרויות ופגיעה עצמית.
המחקר הראה גם כי תסמינים פסיכוטיים סאב-קליניים מנבאים דיכאון והפרעת קשב וריכוז ויכולים גם לחזות את דרך הביטוי העתידית שלהן.
טיפול בשילוב של דיכאון ופסיכוזה
איך מטפלים בדיכאון פסיכוטי?
דיכאון פסיכוטי מטופל לרוב בבית חולים פסיכיאטרי, באמצעות תרופות נוגדות דיכאון ותרופות אנטי-פסיכוטיות, למשל כאלה מקבוצת SSRI או SNRI.
מחקרים הראו כי שילוב בין תרופות נוגדות דיכאון לתרופות אנטי-פסיכוטיות יעיל יותר בהשוואה לשימוש בסוג אחד בלבד, אך נדרש מחקר נוסף בנוגע לשאלה כמה זמן יש ליטול תרופות אנטיפסיכוטיות.
חגית קון אסף, MSW, מטפלת בדיכאון ובמצבים פסיכוטיים בחיפה
במקרים של תסמינים קשים או שהתרופות אינן אפקטיביות, ייתכן טיפול בנזעי חשמל (ECT) להקלה מהירה, כאשר הוכח כי השילוב של טיפול זה עם תרופות הוא אפקטיבי. טיפול מתמשך יכלול תרופות למניעת חזרת הסימפטומים. פסיכוזה יכולה להקשות על התפקוד, שכן הלוקים בה חווים עיוותי מציאות. מכיוון שתסמינים פסיכוטיים עלולים להגביר את הסיכון לפגיעה עצמית בשוגג או במתכוון, חשוב לקבל טיפול מאיש מקצוע ברגע שקיימים תסמיני דיכאון עם חשש לתסמיני פסיכוזה.
הפרוגנוזה יכולה להיות מושפעת בו התחיל הטיפול בדיכאון הפסיכוטי, כאשר ככל שהוא יתחיל מאוחר יותר, כך יגבר הסיכוי שהמטופל יזדקק לשירותי חירום רפואיים. מחקר הראה ש-86% מהאנשים החווים אפיזודה ראשונה של דיכאון פסיכוטי יגיעו להחלמה מהסינדרום, אך רק 35% יחלימו תפקודית. זאת ועוד, עבור כ- 40% מהמאובחנים ישתנה האבחון להפרעה דו-קוטבית או סכיזואפקטיבית.
החוקרים סבורים כי דיכאון פסיכוטי הוא הפרעה שלא נחקרה די הצורך ואינה מאובחנת מספיק.
דיכאון פסיכוטי נשמע די מפחיד אבל טיפולים אפקטיביים זמינים, כאלה שהם בעלי צפי החלמה מבטיח.
עם הטיפול הנכון עשויה להיות הקלה בתסמיני הדיכאון והפסיכוזה, כאשר חשוב להיצמד להוראות הרופא המטפל ולהמשיך בתהליך הטיפולי כדי למנוע נסיגה בתוצאותיו.
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
לקוחות ועמיתים על מטפלי/ות מכון טמיר
מקורות:
José G Giocondo, Giovanni A Salum, Ary Gadelha, Felipe C Argolo, André R Simioni, Jair J Mari, Euripedes C Miguel, Rodrigo A Bressan, Luis A Rohde, Pedro M Pan, Psychotic-like Experiences and Common Mental Disorders in Childhood and Adolescence: Bidirectional and Transdiagnostic Associations in a Longitudinal Community-based Study, Schizophrenia Bulletin Open, Volume 2, Issue 1, January 2021, sgab028, https://doi.org/10.1093/schizbullopen/sgab028
Gournellis R, Oulis P, Howard R. Psychotic major depression in older people: a systematic review. Int J Geriatr Psychiatry. 2014 Aug;29(8):789-96. doi: 10.1002/gps.4065. PMID: 25191689.
Paljärvi T, Tiihonen J, Lähteenvuo M, Tanskanen A, Fazel S, Taipale H. Mortality in psychotic depression: 18-year follow-up study. Br J Psychiatry. 2023 Jan;222(1):37-43. doi: 10.1192/bjp.2022.140. PMID: 36250518.
מטפלים בדיכאון לפי יישובים
ובשפות עברית, אנגלית, ערבית ורוסית, פנים אל פנים או אונליין.
סיבות וגורמי סיכון להפרעות חרדה | אטיולוגיה של חרדות
גורמים להפרעות חרדה
הפרעות חרדה מתפתחות מתוך שילוב של סיבות שגורמות להן או גורמי סיכון שתורמים להתפתחותן:
גורמים סביבתיים, גנטיקה, ביוכימיה, נוירולוגיה,קשב, מצביים שפוגעים בבריאות גופנית ומאפייני אישיות.
האטיולוגיה של הפרעות חרדה נחשבת מורכבת, חלק מהגורמים עשויים לקרות יחד, חלקם יובילו זה לזה וחלק לא יובילו לחרדה בהיעדר גורם נוסף:
גורמי לחץ סביבתיים
-
קשיים בעבודה.
-
בעיות במערכות יחסים.
-
בעיות משפחתיות - סביבה הורית ההורות של הורים של ילדים חרדים מגבירה פגיעות להפרעות חרדה.
-
עוני.
-
הגירה.
-
אובדן של השתייכות תרבותית.
-
אובדן עקב שינויי אקלים.
גם להצפה חושית יש השלכות.
למשל, מחקר שפורסם בסוף 2024 מצא כי רעשי תנועה ממהירויות גבוהות (64 קמ״ש לשעה) מגבירים חרדה באופן משמעותי. המחקר הראה שבעוד שצלילי טבע יכולים להפחית חרדה, רעשי תנועה במהירויות גבוהות מבטלים את ההשפעה החיובית הזו. הממצאים מדגישים את ההשפעה השלילית של רעש תנועה על בריאות נפשית, ואת החשיבות של הפחתת מהירויות תנועה באזורים עירוניים.
גורמים גנטיים
אנשים עם קרובי משפחה שסובלים מהפרעת חרדה מצויים בסבירות גבוהה יותר ללקות בה.
למעשה, מחקרים משפחתיים תומכים בבירור בקשר בין חרדה אצל הורים לבין חרדה אצל ילדיהם.
לילד עם הורה הסובל מהפרעת חרדה (ע"פ DSM-IV) יש סיכוי גבוה פי 7 לפתח הפרעת חרדה בהשוואה לילדים להורים ללא הפרעת חרדה.
תפקידם של גורמים גנטיים בהפרעות חרדה עדיין לא ברור עד הסוף,
עם זאת, יש התקדמות:
למשל, אחד הגנים הנחקרים ביותר בהקשר של חרדה הוא הטרנספורטר של סרוטונין, שנקרא 5-HTTLPR.
הצורה ה'קצרה' של הטרנספורטר (ss או sl) נמצאה קשורה יותר עם חרדה מאשר הצורה הארוכה.
עדויות ממחקר גנטי מ-2019 העלו כי גנים של קולטן אדנוזין ממלאים תפקיד בהתפתחות החרדה.
מחקרי תאומים העלו כי בכמה מהפרעות החרדה, הפרעת פאניקה או פוביות, גורמים גנטיים פחות משפיעים מגורמים משפחתיים.
התפקודים המוחיים בבסיס של חרדה ודיכאון עוברים בתורשה - כך עולה מסקירת מחקרים מקיפה, אבל עדיין קיימת השפעה ניכרת לסביבה בהפחתה או בהגברת הסיכון להפרעה נפשית מלאה.
השפעת הנטיה הגנטית על חרדה ניכרת יותר בגיל צעיר - מחקר ותיק מעלה שכאשר הפרעת חרדה פורצת לפני גיל 20, גבוהים הסיכויים שלפחות קרוב משפחה אחד סובל אף הוא מחרדה (Goldstein et al, 1997).
בנוסף, נמצא כי ילדים שגדלו עם הורה המתמודד עם הפרעת מצב רוח מצויים בסיכון מוגבר לכמה הפרעות חרדה, ובפרט להפרעת פאניקה (Tu et al, 2023).
גורמי קשב
תהליך הפרשנות אדם הסובל מחרדה מוטה מראש ל"חיפוש" הגורמים והסימנים המעוררים את החרדה.
ההטיות הקוגניטיביות בקשב, בפרשנות ובאמונות נוטות להוביל לעיבוד מידע תואם, לשימור ולהנצחת החרדה.
בואו נבהיר את זה יותר -
לסובלים מהפרעות חרדה ישנה הטיה קשבית מוקדמת - 'העדפה' של גירויים הקשורים לאיום.
מדובר בקושי לשחרר הקשבה מגירוי מאיים ויזואלית.
במילים אחרות, הקשב מוסט מלכתחילה לרמזים חרדתיים:
המחקרים מלמדים אותנו על קיומה של הטיה קוגניטיבית וקשבית -
בשתי המשימות של dot-probe task (משימה שמעבירים כל מיני מילים או פרצופים ובין לבין נקודות וצריכים לזהות את הנקודות במאית השנייה) ושל stroop (זיהוי מילה של צבע שצבועה בצבע אחר) רוב האנשים יודעים לתפקד בטווח הנורמה.
הסובלים מחרדה, לעומת זאת, מראים תפקוד מאוד איטי בשתי המשימות הללו כאשר מוצג להם גירוי מעורר חרדה (למשל, פרצוף כועס, מילים שיש בהן גוון שמעורר חרדה, תמונה של מחט/ דם וכו').
אנשים שסובלים מחרדה חברתית שמים לב לסימנים, הבעות ושפת גוף בסביבה החברתית שלהם, שאנשים רגילים לא ישימו לב אליהם, אותו הדבר במשימות עצמן.
למשל, כאשר במשימת הסטרופ נראה פרצוף כועס ונכתוב לידו "שמח" הרי שאנשים הסובלים מחרדה יעבדו בצורה איטית יותר תכנים חרדתיים.
אצל אותם אנשים תהליך עיבוד המשימה הקשורה לתכנים מעוררי חרדה הוא תהליך יותר בסיסי, מורכב ואף ראשוני (כלומר מוטמע עמוק בפעילות המוח).
גורמים נוירולוגיים
הנוירו-ביולוגיה של הפחד והחרדה כוללת גוף מחקר עשיר למדי:
האזורים המוחיים הקשורים לחרדה שונים מהאזורים הקשורים לפחד.
היום אנו יודעים שבפחד ובחרדה מעורבים האזורים המכונים 'פרה-פרונטליים', אמיגדלה והיפוקמפוס:
האזור הפרה-פרונטלי קשור לעיבוד מידע ולקבלת החלטות, בעוד שהאמיגדלה וההיפוקמפוס קשורים לרגשות ולזכרון.
תהליך הפחד עובר דרך 2 מסלולים:
-
מסלול אינסטינקטיבי בו המידע החדש מגיע ישירות לאמיגדלה ונצבע בפחד.
-
מסלול מווסת בו המידע עובר אומנם דרך האמיגדלה אך נשלח קורטקס הפרה-פרונטלי שם המידע עובר עיבוד ('מקבל משמעות') ותהליך של קבלת החלטות ומוחזר לאמיגדלה ולשרירים. המסלול השני מסביר כיצד אנו צובעים שוב ושוב את המידע בצבעים של חרדה ופחדולא מסוגלים לעזור לעצמנו לצאת ממצבים ('לופ' של חרדה). בטיפולי CBT מתבססים על המסלול השני ומלמדים כיצד לפרש בצורה שונה את המצב ולהתמודד כך עם החרדה.
מחקר מעניין מ-2019 העלה כי השמנת-יתר מגדילה את כמותם של תאים 'זומבים' רדומים שמשתתפים בתהליך ההזדקנות (Cellular senescence) ומעוררים באופן זה התנהגותיות חרדתיות. הקשר בין השמנה, כמות התאים הזומבים וחרדה מעניין וחדשני.
גורמים ביוכימיים
הפרעות חרדה רבות מוגדרות כליקויים הורמונליים או ליקויים בסיגנלים חשמליים וכימיים במוח.
המוח בנוי מתאי עצב בהם מועבר חשמל.
בין תאי העצב קיים מרווח המכונה סינאפסה.
במרווח זה עוברים בין תא עצב למשנהו חומרים המכונים נוירוטרנסמיטורים.
הנוירוטרנסמיטורים הינם מרכיב חיוני ברגש ובמחשבה.
יודגש כי לאחר שחרור נוירוטרנסמיטור לסינפסה והעברת המידע לתא העצב הבא, נשאב הנוירוטרנסמיטור בחזרה לתא העצב ששחרר אותו לצורך שימוש מחדש.
שלושה נוירוטרנסמיטורים חשובים ממשפחת הקטכולאמינים- סרוטונין, דופמין ונוראפינפרין - נחקרו רבות בהקשרים של פחד וחרדה, וחשיבותם התבהרה יותר ויותר עם השנים, לאור העובדה שטיפול תרופתי משפיע על רמתם במוח.
הנוירוטרנסמיטורים הבולטים בהשפעתם:
סרוטונין
הנוירוטרנסמיטור סרטונין משחק תפקיד מרכזי בוויסות מצבים נפשיים, לרבות חרדה.
נמצא כי כמות גדולה של סרוטונין בסינפסה מקושרת להפחתה בחרדה. מאחר ומולקולת הסרטונין גדולה ולא ניתן להחדירה באופן מלאכותי דרך נימיות הדם הייחודיות שמגיעות למח, פותחו תרופות שמעכבות את הספיגה המחודשת של הסרטונין (Reuptake) לתא העצב ששחרר אותו לסינפסה. עצם עיכוב הסרטונין בסינפסה מפחית את רמת החרדה.
אולם המכניזמים העומדים בבסיס הקשר הזה עדיין לא ברורים עד הסוף, שכן לא כל תתי-הסוגים של קולטני הסרוטונין קשורים לחרדה.
דופמין
תפקידו של הדופמין, הן במצבים פתולוגיים והן במצבים לא פתולוגיים, מורכב למדי.
שינויים ברמת נוירוטרנסמיטור זה משפיעים על מצבי חרדה במספר דרכים.
ויסות של דופמין קשור לטיפול בחרדה.
עלייה דופמינרגית קשורה לעלייה בתחושות כגון חווית יעילות עצמית וביטחון עצמי, מה שעשוי להפחית חרדה.
אך כפי שתואר קודם, נמצא כי קיימים מטופלים שהגיבו טוב לתרופות הללו, אך מהצד השני קיימים חולים שחרדתם עלתה לאחר מתן התרופות.
נוראפינפרין
כמו דופמין, נוראפינפרין (נוראדרנלין) הינו קתקולאמין שעליה בו מקושרת להגברה סימפטומטית פיזיולוגית בחרדה. אולם, יש לו תפקיד דו-כיווני ומורכב בתיווך של חרדה מצבית "נורמלית" וחרדה פתולוגית.
לדוגמא, תרופה בשם פרופראנול, שמפחיתה נוראפינפרין, נמצאה יעילה בהפחתת הסימפטומים הפיזיולוגים של חרדה, אולם היא אינה אפקטיבית בהפחתת האספקטים הרגשיים והקוגניטיביים של חרדה פתולוגית ועל כן לא משתמשים בה בטיפול בהפרעות החרדה למיניהן.
גלוטמט
גלוטמט הוא הנוירוטרנסמיטור המעורר הראשי במערכת העצבים המרכזית.
הוא מעורב בכמעט כל המעגלים הנוירונליים, כולל אלו המעורבים במצבי חרדה נורמלית ופתולוגית.
הרצפטור NMDA - תת סוג של הנוירוטרנסמיטור גלוטמט - משחק תפקיד חשוב בהפרעות חרדה. אקטיבציה שלו מעוררת סינתזה של חלבון וזו בתורה מחזקת את הקשרים הנוירונליים שגורמים לביסוס החרדה.
לכן, ניתן לומר כי המעגלים הגלוטמטרגיים מעורבים הן בביסוס והן בהכחדה, שני מצבים המעורבים בהתפתחות ובטיפול בחרדה, בהתאמה.
מחקר שפרסמו Johnstone ו-Kadosh ב-2024 בחן דינמיקות נוירוכימיות באטיולוגיה של חרדה אצל נערות ונשים צעירות.
התוצאות העלו קשר בין רמות החרדה לבין איזון בין שני כימיקלים במוח (במיוחד בקורטקס הקדם-מצחי):
הראשון הוא גלוטמט והשני GABA (חומצה גמא-אמינו-בוטירית).
ספציפית, חוסר האיזון הביוכימי שנמצא קשור בחרדה מוגברת ניכר בדפוס של עלייה ברמות ה-GABA וירידה ברמות הגלוטמט.
מעניין שהשפעות הגלוטמט לא תקפות לכל סוגי החרדות:
נמצא כי תרופות גלוטמטרגיות כמו ממנטין אינן יעילות להפרעת חרדה כללית (GAD), מה שמעיד על אופן פעולה נוירלי שונה בהפרעות החרדה השונות.
עוד מילה על GABA:
חומצת גאמא אמינובוטירית (GABA)
גאבא הוא נוירוטרנסמיטור שמשמש כמעכב במערכת העצבים המרכזית.
תרופות (כגון בנזודיאזפינים) שמשפיעות על רמת הגאבא ממתנות פעולות עצביות גבוהות ותורמות להפחתת החרדה.
ההשפעה אמנם מהירה אולם בשל מכניזמים מפצים נוצרת גם עמידות מהירה לתרופות אלו.
עוד הורמונים ומודולטורים שמשפיעים על חרדות
מחקרים שבחנו נוירוטרנסמיטורים אחרים הניבו מידע חדש על תפקידם בהעלאה ובהפחתת בחרדה, אך לא הצליחו עדיין לבסס טיפולים חדשים עבורה.
נוירוטרנסמיטורים רבים מעורבים במכניזמים הביולוגיים של פחד וחרדה כגון נוירופפטידים וקנאבינואידים.
אולם, אף אחת מהתרופות שמערבות אותם לא הצליחה לקבל את האישור של ה-FDA.
הקריטריון לאישור, כמו גם תגובות פלסיבו אשר קיימות בניסויים בחרדה, עשויים להיות ההסבר לכך.
חוסר בטסטוסטרון, הורמון המין הגברי העיקרי, קשור אף הוא לחרדה, לפחות ברמות סאב-קליניות (Berglund et al, 2011).
גורמים רפואיים
-
התמודדות של מחלות ובעיות בריאות כרוניות.
-
השפעה של נטילת תרופות.
-
מתח לקראת ניתוח מתקרב.
-
החלמה מתמשכת בסיום של טיפול מוצלח.
תזונה
אך טבעי לחבר בין תזונה לבין מצבים נפשים וביניהם חרדה.
יש לא מעט דוגמאות, אחת החדשות בהן היא קשר בין צריכת אספרטיים, ממתיק מלאכותי שנמצא הרבה אצל מי שצורך תחליפי סוכר.
מחקר מצא כי אספרטיים מייצר התנהגות דמוית חרדה בקרב עכברים, יחד עם שינויים אפיגנטיים באמיגדלה שנותרו יציבים גם שני דורות אחרי הניסוי.
התמכרויות
שימוש לרעה בסמים או באלכוהול, או תהליך גמילה מחומרים פסיכואקטיביים עלול לגרום או להחריף חרדה.
השפעות הגמילה עשויות להעצים את השפעתם של גורמים אפשריים אחרים.
הקשר בין התמכרויות לחרדה יכל לבוא לידי ביטוי גם בהתנהגויוית מתמכרות ולא רק בתגובה לשימוש בחומרים.
למשל, מחקר שבחן דפוסי שימוש של בני נוער דרום-קוריאנים בטלפונים ניידים, העלה כי תלות-יתר בסמארטפון קשורה בפיתוח הפרעת חרדה כללית (Lee et al, 2022).
גורמי סיכון להפרעות חרדה
בניגוד לגורמים סיבתיים של הפרעות חרדה, גורמי סיכון מתייחסים למשתנים שקשורים בקורלציה חיובית (מתאם) להפרעת החרדה, ללא סיבתיות מבוססת מחקר.
הנה רשימה חלקית של גורמי סיכון מטרימים שנמצאו קשורים בהגברת הסיכון לפתח הפרעת חרדה:
אינהיביציה התנהגותית
בני אדם נבדלים זה מזה בתכונה הזו של תגובה לגירויים ולאירועים חדשים.
אינהיביציה התנהגותית מתייחסת למצבים בהם מתעוררת תגובה חזקה בחשיפה לגירוי חדש.
במחקר לקחו תינוקות והראו להם מובייל חדש, חלק הגיבו בבכי וחלק לקחו את זה בקלות. כלומר, כבר בגיל הזה אפשר לראות כיצד בני אנוש נבדלים זה מזה בתגובותיהם לאירועים חדשים.
יש פה שונות שנמצאת על רצף כמובן, אבל תגובה חוששת ונמנעת של ילדים כלפי גרויים חדשים, כלומר ברתיעה ובהימנעות ניכרת, היא גורם סיכון לחרדה.
טְרַאוּמָה מתמשכת בילדות
ילדים שעברו התעללות או טראומה או היו עדים לאירועים טראומטיים מצויים בסיכון גבוה יותר לפתח הפרעת חרדה בשלב זה או אחר בחיים.
מבוגרים שעברו אירוע טראומטי נמצאים t; vo בסיכון גבוה יותר לפתח הפרעות חרדה.
מתח בגלל מצב רפואי
מצב בריאותי אקוטי או מתמשך, כמו מחלה כרונית, עלולים לגרום לדאגה ולהצטברות של מתח נפשי, מתכון לפיתוח הפרעת חרדה.
אובדן משמעותי או הצטברות של סטרסורים מינוריים
אובדנים רבי-השפעה, כמו מוות במשפחה, גירושים או פיטורים הם גורמי סיכון לחרדה
גם לחץ בעבודה או דאגה מתמשכת לגבי כספים מגבירים את הסיכון.
גורמי סיכון אִישִׁיוּתיים
בעלי מאפייני אישיות מסוימים נוטים יותר להפרעות חרדה בהשוואה לאחרים.
למשל, המתמודדים עם הפרעות חרדה נוטים יותר לצרכי שליטה גבוהים ולחרדה מצבית.
ויש גם השפעות הוריות, שתורמות להעברה בין-דורית ומעצבים אישיות שנוטה לחרדתיות-יתר:
בבית בה גודלו ילדים חרדתיים קיימת גוננות יתר הורית, כאשר ההורים מעודדים או מאפשרים דרכי התמודדות לא אדפטיביות, כמו המנעות או תלות.
ההורים אינם חושפים את הילד להתמודדות עם חרדה ולפיתוח חוויית מסוגלות במצבי חרדה.
ההורים משמשים מודל להתנהגות חרדתית מצד הילדים, באמצעות למידה תצפיתית
גוננות יתר-
זה קל להגיד אבל מסובך לעשות...
כשיש לידנו ילד חרד, האינסטינקט שלנו הוא להגן עליו, ולכן האינסטינקט של לתמוך ולהגן הוא מובן,
אבל לפעמים הוא הולך למקומות של הפרזה, ואז אותה חמלה אינה מאפשרת לילד לגלות את יכולותיו שלו, ללמוד לשאת מצוקה, להתמודד עם חרדה.
כל אלה עלולים לפגוע בפיתוח חוסן נפשי והסתגלות עצמאית עתידית מול מצבים מעוררי חרדה ולחץ.
נוירוטיזם
נוירוטיות היא נטיה לחוות ולהגיב בעוצמה ברגש שלילי במיוחד במצבי איום, אובדן, תסכול דאגה, עצבנות, מודעות עצמית מוגברת, רגישות לביקורת, עוינות ופגיעות.
רמות גבוהות של נוירוטיות קשורות לסיכוי כפול לפתח הפרעות חרדה.
הפרעות נפשיות נילוות
אנשים הסובלים מהפרעות נפשיות אחרות, כמו דיכאון, סובלים לעתים קרובות מהפרעת חרדה.
הפרעת חרדה במשפחה הקרובה
להפרעות חרדה יש היבט תורשתי - בן/בת משפחה עם חרדות מגביר סטטיסטית את הסיכון להפרעת חרדה.
מודל שלוש הפְּגִיעוּיות (Triple Vulnerability Model)
מודל שלוש הפְּגִיעוּיות פותח ע״י הפסיכולוג דיויד בארלו ועמיתיו.
המודל מספק מסגרת התייחסות אטיולוגית רחבה למקורות ולסיבות להתפתחותן של הפרעות חרדה:

חשוב לזכור כי חלק ניכר מקבלת ההחלטות של מתמודדים/ים עם חרדות מושתת על הערכה וניהול סיכונים, תוך עירנות מרובה למחיר של הפסדים פוטנציאליים ובמאמץ להפחתתם.
רבים מהם נוטים להימנע מתוצאות רעות אפשריות ולכן לא מסתכנים.
המנעות כזו עלולה להוביל את קבלת ההחלטות, עד למצב בו הם מוכנים לוותר על הדרך גם על חשבון תוצאות חיוביות אפשריות.
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
נכתב ע״י מומחי מכון טמיר
מקורות:
Berglund LH, Prytz HS, Perski A, Svartberg J. Testosterone levels and psychological health status in men from a general population: the Tromsø study. Aging Male. 2011 Mar;14(1):37-41. doi: 10.3109/13685538.2010.522276. Epub 2010 Oct 5. PMID: 20923289.
Gilmour, L. R. V., Bray, I., Alford, C., & Lintott, P. R. (2024). Natural soundscapes enhance mood recovery amid anthropogenic noise pollution. PLOS ONE, 19(11), e0311487. https://doi.org/10.1371/journal.pone.0311487
Johnstone, N., & Cohen Kadosh, K. (2024). Excitatory and inhibitory neurochemical markers of anxiety in young females. Developmental Cognitive Neuroscience, 66, 101363. https://doi.org/10.1016/j.dcn.2024.101363
Jones SK, McCarthy DM, Vied C, Stanwood GD, Schatschneider C, Bhide PG. Transgenerational transmission of aspartame-induced anxiety and changes in glutamate-GABA signaling and gene expression in the amygdala. Proc Natl Acad Sci U S A. 2022 Dec 6;119(49):e2213120119. doi: 10.1073/pnas.2213120119. Epub 2022 Dec 2. PMID: 36459641.
Lee YS, Joo JH, Shin J, Nam CM, Park EC. Association between smartphone overdependence and generalized anxiety disorder among Korean adolescents. J Affect Disord. 2023 Jan 15;321:108-113. doi: 10.1016/j.jad.2022.10.018. Epub 2022 Oct 22. PMID: 36283537.
Tu, E. N., Manley, H., Saunders, K. E. A., & Creswell, C. (2023). Systematic Review and Meta-Analysis: Risks of Anxiety Disorders in Offspring of Parents With Mood Disorders. Journal of the American Academy of Child and Adolescent Psychiatry, S0890-8567(23)00382-9. Advance online publication. https://doi.org/10.1016/j.jaac.2023.06.022
טיפול בחושך | איך טיפול בחשיכה מקל על הפרעה ביפולרית?
תודו שיש יתרונות קסומים לשעות הלילה.
הרגישות שלנו לקול גוברת, היכולת להתבונן פנימה נעשית זמינה יותר והאורות שמהבהבים במרחק מעוררים רגשות ישנים...
אז הנה, החל משנת 1998 החלו חוקרים יצירתיים (וכנראה ינשופים בעצמם) לבחון את יעילותו של טיפול בחושך על שיפור מצבם של מתמודדים עם הפרעה דו-קוטבית:
טיפול פשוט, בו המטופל ישן בחדר חשוך מראה תוצאות יפות.
במחקר שבחן במשך 3 שנים את דפוסי השינה ומצבי הרוח של אנשים הסובלים מהפרעה דו-קוטבית בעלת מחזורים מהירים (שינויים תכופים יחסית במצבי הרוח), מצאו החוקרים כי כמות השינה של המטופלים תאמה במדויק לעקומת מצב הרוח שלהם.
כלומר, כאשר אדם הסובל מהפרעה דו קוטבית ישן פחות, מופיעים יותר 'פיקים' במצב רוחו (שמאפיין מצב מאני) וכאשר הוא ישן יותר, נצפה מצב רוח דיכאוני.
בהמשך, תיעדו החוקרים את דפוסי השינה ומצב הרוח בעקבות טיפול שקיבלו הנבדקים - כמעט מיד לאחר תחילת הטיפול ניכר כי איכות השינה של הנבדקים השתפרה. היא הפכה מאורגנת, רציפה וקבועה יותר ובהתאמה, גם מצבי הרוח הפכו פחות קיצוניים ולביליים.
אז מה זה הטיפול הזה?
באיזו תרופה חדשה מדובר?
ומי היה מאמין שהפולניה שהתלוננה שקשה לה "להישאר לבד בחושך", בעצם ייצרה תנאים מצוינים לוויסות רגשי?
האמת היא שהטיפול לא כלל נטילת תרופות כלל. כל מה שנדרש מהמטופל היה לשהות בחדר חשוך למשך 14 שעות בכל לילה, החל מ18:00 בערב ועד 8:00 בבוקר ביום שלמחרת.
איך חושך עוזר בוויסות מצב רוח?
בכדי להבין את תגובתו של מטופל זה, יש לבחון את "השעון הביולוגי" שלנו, מנגנון פנימי המשמש למדידת זמן בכדי לנהל תהליכים התנהגותיים ופיזולוגיים המתרחשים באופן מחזורי.
השערתם של החוקרים הייתה כי בקרב אנשים הסובלים משינויים מהירים במצב הרוח, השעון הביולוגי איבד את היכולת להגיב לזמנים טבעיים של יום ולילה.
מרכיב משמעותי בשעון ביולוגי שלנו הינו הגרעין הסופרכיאזמטי בהיפותלמוס, ה-Suprachiasmatic Nucleus SCN, שמחובר ישירות לעיניים ולעצב האופטי ומקבל סיגנל ישיר לגבי עצמת האור בכל רגע.
החוקרים שיערו כי בקרב אנשים רגישים יותר, ה-SCN עבר דה-סנסיטיזציה (התקהה, התעייף) בעקבות חשיפה רבה מדי לאור, במיוחד תאורה מלאכותית בשעות הערב. החוקרים מאמינים כי ניתן לשנות את המצב ולהפוך את ה-SCN לרגיש יותר שוב על ידי חשיפה מוגברת לחושך בשעות הלילה.
כך, הנבדקים הגיעו כל לילה למעבדת המחקר ונכנסו לחדר עם מיטה בלי אור. הם לא היו חייבים ללכת לישון אך למעשה לא היה להם יותר מדי מה לעשות- לא היה אור כדי לקרוא, טלוויזיה או טלפון נייד. רק "כפיה" של מנוחה וחושך.
בעקבות המחקר שצוין לעיל, מחקר איטלקי שכלל 32 מטופלים אשר עברו טיפול בחושך למשך 14 שעות (18:00 עד 8:00), 3 לילות בלבד, מצא כי טיפול זה היה מועיל יותר מהטיפול הרגיל.
עם זאת, נראה כי הטיפול עבד רק כאשר המטופלים שרו במצב מאני לתקופה קצרה יחסית.
בשונה מהמטופלים שתוארו קודם לכן, הקבוצה אותה בחנו החוקרים לא סבלה משינויים מהירים במצב הרוח.
הם חוו התקפים מאניים חמורים וארוכים מספיק כך שנדרשו להתאשפז בבית חולים פסיכיאטרי.
בנוסף, המטופלים קיבלו גם טיפול תרופתי במקביל. עם זאת, ניתן לפרש את התוצאות באופן חיובי היות והטיפול בחושך הצליח לשפר חלק מהסימפטומים הקיצוניים ביותר של הפרעה דו-קוטבית בשלושה ימים בלבד. במחקר נמצא כי מטופלים שקיבלו טיפול בחושך נזקקו לפחות תרופות ועזבו את בית החולים מוקדם יותר.
מה המשמעות המעשית של התוצאות?
ההשלכות של שני המחקרים די ברורות- אם אתם סובלים ממצב דומה, מומלץ להימנע מהדלקת אורות בלילה ובכלל מפעילויות בשעות מאוחרות. למרבה הצער, היות ואין חברת תרופות שרוקחת ומוכרת לנו "חושך", אין כל כך מוטיבציה לממן מחקרי המשך על טיפול בחשיכה. לכן, מלבד שני המחקרים שתוארו, עד כה לא בוצעו בדיקות פורמאליות של גישה זו.
חשוב להדגיש שטיפול בחושך לא כרוך בשום תופעות לוואי או סיכונים בריאותיים, כך שיהיה קל מאוד לנוע לעבר שימוש מופחת בתאורה מלאכותית ובמכשירי אלקטרוניקה בשעות הערב והלילה. במקרה הכי גרוע, תבלו כמה ערבים שוכבים בשעמום בחשכה. נכון, זה לא טריוויאלי לשכב ככה ללא מעש ועם הרבה זמן פנוי למחשבות, חששות ופחדים. אבל, השיפור המיידי של המטופלים במחקרים שהוצגו, גם ללא שימוש בתרופות כלל, יכול להוות מוטיבציה מצוינת עבורכם לנסות בכל זאת.
אין בדברים אלו להציע כי עליכם לטפל בעצמכם בחושך ללא בקרה ומעקב. אבל כן יש פה המלצה - לבחון בכמה אור מלאכותי אתם משתמשים, במיוחד מאוחר בלילה, ומציאת דרכים לנסות לצמצם זאת.
מחקר שבוצע בנורבגיה בדק את השפעת הטיפול בחושך על מטופלים עם הפרעה דו קוטבית. החוקרים קיימו מחקר חוזר (רפליקציה) על מחקר שבוצע במוסד הלאומי של בריאות הנפש (NIMH) לפני יותר משני עשורים, בו דווח על לפחות מטופל אחד שהחשיכה היוותה עבורו גורם מייצב מצב רוח - הוא התבקש לשהות 14 שעות בחשכה בשעות הערב בכל לילה ובמשך שנה שלמה מצב הרוח שלו היה מיוצב לחלוטין ללא כל טיפול תרופתי משלים.
המחקר לקח בחשבון את הקושי הידוע של אנשים ברחבי העולם כיום להתנתק מהמכשירים האלקטרוניים שלהם בשעות הערב (כמו טלוויזיה, טאבלטים ופלאפונים) ולכן השתמשו החוקרים במשקפיים מיוחדים אשר גורמות לאותו האפקט ששהייה בחשיכה מלאה גורמת לו.המשקפיים המיוחדים הם משקפי מגן הצבועות בצבע כתום אשר חוסמות את אורך הגלים הכחולים של האור ומשמרות את ייצור המלטונין בלילה (אפילו בסביבה מוארת לחלוטין).
מחקר מקדים, שבדק את יעילות המשקפיים, מצא שכ-50 אחוזים מהמשתתפים הגיבו לחבישת המשקפיים בהפחתת חביון השינה ובשיפור איכות השינה.
אם ידוע לנו שחשכה יכולה לייצב מצב רוח ושהמשקפיים הכתומות מייצרות חשכה פיזיולוגית, שאלו החוקרים: האם המשקפיים הללו יכולות לטפל במניה אקוטית? כדי לענות על השאלה, החוקרים חילקו מטופלים שאושפזו, באופן אקראי, עם הפרעה דו קוטבית ל-2 קבוצות שונות:
-
קבוצה שבה חבשו את המשקפיים הכתומים
-
קבוצת ביקורת שבה חבשו משקפיים שקופים
משך המחקר היה 7 ימים, שבמהלכם כל הנבדקים המשיכו לקבל את הטיפולים הרגילים שלהם, כולל טיפול תרופתי.
התוצאות הראו ייצוב מצב רוח משמעותי בקבוצת הניסוי. לצערם של החוקרים המדגם היה קטן משהיה בתחילת הדרך עקב הגברת המודעות הציבורית לאפקטים המסוכנים של האור הכחול בו נעשה שימוש במשקפיים במחקר, ולכן זה כנראה יהיה המחקר הראשון והאחרון מסוגו. מחקר המשך יצטרך למצוא נחקרים שיסכימו לשהות 14 שעות בכל לילה בחשיכה מוחלטת וללא כל אמצעי אלקטרוני - אתגר לא פשוט כלל.
לסיכום, הגיע הזמן לשקול טיפול בחושך לאפשרויות הטיפול במצבים בהם מטופלים נמצאים בשלב המאני של הפרעה דו-קוטבית או לאלה שסובלים ממחזוריות מהירה של ההפרעה.
מעבר לכך, ניתן להניח כי הימנעות מלילות ארוכים מול המסך - הטלוויזיה או המחשב - עשויה לעזור בהפחתת הצורך בתרופות ותסייע בהחלמה מהירה יותר.
נכתב ע״י מומחי מכון טמיר
עדכון אחרון:
31 במרץ 2022
טיפול בדיכאון באמצעות פסילוסיבין וחומרים פסיכדליים אחרים
פסילוסיבין
החומר הפסיכדלי בפטריות הזיה
שיכול להפחית דיכאון
ולסייע בטיפול הפרעות נפשיות נוספות
מהו פסילוציבין?
פסילוסיבין (שנקרא גם טאוננקטל), הוא חומר פסיכואקטיבי טבעי המצוי בזן של ״פטריות קסם״ שנקרא פסילוסיב קובנסיס (Psilocybe cubensis).
פסילוסיבין הופך בתהליך חילוף החומרים לפסילוצין, אשר יוצר בתורו אינטראקציה עם קולטני סרוטונין במוח, במיוחד הקולטן לסרוטונין 2A.
החומר מצוי תחת בחינת הקהילה המדעית כאמצעי לטיפול בדיכאון והפרעות נפשיות נוספות מזה מספר שנים (גם אצלנו, בבי״ח הפסיכיאטרי בבאר יעקב).
טיפול נתמך פסילוציבין בדיכאון
נראה שלפטריית הקסם יש אפקט חיובי בהפחתת תסמינים דיכאוניים, באמצעות שינוי הפעילות המוחית באזורים המתווכים עיבוד רגשי.
גם שישה חודשים לאחר הטיפול בפטריה, המטופלים שנבדקו במחקר עדיין הראו תוצאות חיוביות שהוסיפו לפחות בחלוף הזמן.
למעשה, מסתמן שהן יעילות באותה מידה כמו התרופות נוגדות הדיכאון החדישות ביותר.
סקירת מחקרים
ככל שמתרבים המחקרים, כך מתרחב הפוטנציאל וגובר התיאבון לחקר ההשפעה המיטיבה של פסיכדליים על מגוון מצבים נפשיים, שיקומיים ורוחניים:
-
בספטמבר 2023 התפרסם מחקר המלמד כי מנה יחידה של פסילוסיבין הביאה לשיפור בתסמינים של הפרעת דיכאון מג'ורי שנמשך 6 שבועות (Raison et al, 2023). ניסוי זה הוא חלק מפרויקט מדעי נרחב שמתקיים במקביל ב-11 אתרים ברחבי ארה"ב, הוא האחרון שפורסם מתוך סדרת מחקרים שמדגימה את הפוטנציאל של החומר הפסיכדלי הפעיל בפיטריות הזיה כטיפול בדיכאון. מטרת המחקר הייתה לבחון את הפוטנציאל של פסילוציבין בשילוב עם תמיכה פסיכולוגית כהתערבות בהפרעת דיכאון קליני לצד הערכה של מידת הבטיחות והיעילות במתן מנה בודדת של פסילוסיבין. מערך המחקר שבנו החוקרים הורכב מניסוי אקראי מבוקר עם קבוצת ניסוי וקבוצת פלצבו. המשתתפים בניסוי היו מתמודדים עם דיכאון מג'ורי, בטווח הגילים 21 עד 65, סך הכל 104 בוגרים, מתוכם 52 נשים, בממוצע גיל 41. מחצית מהם קיבלו פסילוסיבין, והיתר טיפול אחר. החוקרים העריכו את התוצאות בכמה נקודות זמן. הם מצאו כי הטיפול שנתמך בפסילוציבין הוביל להפחתה משמעותית בתסמיני הדיכאון בהשוואה לטיפולים האחרים. בנוסף, הוא נסבל היטב, כלומר הוא לווה בתופעות לוואי חמורות. כמסקנה, טיפול בפסילוציבין בשילוב עם תמיכה פסיכולוגית, מוביל להפחתה קלינית משמעותית ומתמשכת בתסמיני דיכאון ובפגיעה תפקודית, מה שהופך אותו להתערבות מבטיחה להפרעה קשה ושכיחה זו.
-
צוות חוקרים העריך את היעילות של פסילוסיבין בהקשר של הפרעה ביפולרית (Aaronson et al, 2023). ספציפית, הם בחנו את הרלוונטיות של החומר כטיפול בדיכאון עמיד לטיפול המופיע בהפרעה דו קוטבית מסוג 2. 15 משתתפי המחקר סבלו מהפרעה דו קוטבית שלא חוו הקלה בתסמינים לאחר סדרות טיפולים עם שתי תרופות לפחות (לכן מוגדר כדיכאון עמיד). הם קיבלו מנה אחת של פסילוציבין ויחד איתה מפגשים עם פסיכותרפיסט. הממצאים העלו כי שלושה שבועות לאחר ההתערבות, כל המשתתפים חוו הפחתה ניכרת בדיכאון הביפולרי. ההשפעות נותרו בעינן גם בחלוף 12 שבועות. מתודולוגית, מדובר במדגם קטן והניסוי לא מבוקר, אבל שוב, תוצאות מבטיחות.
-
מחקר קליני שפורסם בכתב העת New England Journal of Medicine באפריל 2021 הראה כי לפסילוציבין יש השפעות נוגדות דיכאון שוות לציפרלקס. המחקר התבסס על ניסוי מבוקר, עם חלוקה אקראית לקבוצת ניסוי וביקורת: בקבוצת הניסוי, מבוגרים עם היסטוריה ממושכת של דיכאון שקיבלו פסילוסיבין לאורך 6 שבועות, בעוד בקבוצת הביקורת המטופלים נטלו ציפרלקס באותם תנאים. התוצאות מראות שבשתי הקבוצות חלה הפחתה דומה בתסמיני הדיכאון ורמות דומות של תופעות לוואי כמו משתתפי קבוצת הביקורת. החוקרים, מאימפריאל קולג 'בלונדון, גייסו 59 נבדקים מבוגרים, בגילאי 18 עד 80, שסובלים מדיכאון בינוני או חמור, רבים מהם מתמודדים עם דיכאון כרוני, עם משך הפרעה ממוצע של כ- 18 שנים. המשתתפים הוקצו לקבוצת ניסוי שקיבלו 25 מ"ג פסילוסיבין (בתחילת הניסוי ושוב כעבור שלושה שבועות) יחד עם כמוסות פלצבו יומיות או 1 מ"ג פסילוסיבין באותו לוח זמנים יחד עם ציפרלקס יומי. כל המשתתפים קיבלו פגישות ליעוץ פסיכולוגי יום לאחר נטילת הפסילוסיבין.
-
מחקר אחר מצא כי שימוש מבוקר ב-LSD ופסילוסיבין, בשילוב פסיכותרפיה, תרמו לשיפור ביכולת האינטגרציה והתובנה והובילו להערכה עצמית גבוהה ולשיפור בתחושת הרווחה הנפשית (Amada & Shane, 2022). החוויה המיסטית בשימוש נמצאה קשורה ביותר התנהגויות פרו-סביבתיות (Paterniti et al, 2022).
-
ממצאי מחקר שפורסם לאחרונה מצביעים על כך שמתן פסילוציבין, בשילוב עם פסיכותרפיה, מפחית מחשבות אובדניות ואובדן משמעות בקרב חולי סרטן מסכן חיים. שיפורים אלו ברווחה הנפשית של הנבדקים נותרו יציבים גם חודשים ארוכים לאחר הטיפול (Ross, S. et al, 2021). מוקדם יותר נמצא כי פסילוסיבין מייצר ירידה ניכרת ומתמשכת בדיכאון וחרדה בקרב חולי סרטן סופניים (Griffiths et al, 2016). זה נכון גם כאשר הטיפול מועבר אינדיבידואלית וגם בפורמט קבוצתי (Agrawal et al, 2023).
-
מחקר ראשוני שבוצע ע"י צוות חוקרים מאוניברסיטת קליפורניה מלמד כי פסילוציבין סינטטי בשילוב פסיכותרפיה עשוי לתרום כטיפול יעיל עבור נשים המתמודדות עם אנורקסיה (Peck et al, 2023). מבחינת תופעות לוואי, ההתערבות נראית בטוחה - לא נצפו שינויים קליניים משמעותיים ב-א.ק.ג., בסימנים חיוניים או באובדנות (שתי משתתפים חוו נפילת סוכר אחרי הטיפול, שחלפה תוך 24 שעות).
-
מחקר בתנאים טבעיים שפורסם אף הוא ב-2021 מלמד כי שימוש בפסיכדליים למטרות טיפוליות, גם במסגרות לא קליניות, עשוי לסייע בהפחתת בושה מופנמת וגם בהפחתה של תסמיני טראומה מורכבת (CPTSD), בקרב מטופלים עם היסטוריה של טראומה מורכבת בילדותם. עוד העלו החוקרים בחכתם, כי היתרונות התחזקו ככל שעלה מספר הסשנים: רמות התסמינים הנמוכות ביותר נמצאו אצל מי שהשתמשו בפסיכדלים למטרה טיפולית יותר מ-5 פעמים.
-
מחקר שפורסם בנובמבר 2020 בכתב העת JAMA Psychiatry מלמד כי פסילוסיבין כטיפול בדיכאון מוביל להשפעות חיוביות וממושכות יותר מאלה של קטמין. יתכן שהחוויה הסובייקטיבית החיובית לאחר שימוש בפיטריות מתווך ע״י הפחתה של חרדת מוות. ממצאי מחקר עכשווי מצביעים על כך שהפחתה בחרדת מוות קשורה לאופן ההשפעה - החיובי או השלילי - של חוויות מיסטיות (Moreton et al, 2023).
חומרים פסיכדליים בשירות בריאות הנפש
אין זו התקופה הראשונה בה מתקיים מפגש בין מדעי המוח לפסיכדליים:
הגל הראשון החל בשנות החמישים ותחילת שנות ה -60, תקופה בה חוקרים בדקו האם חומרים פסיכדלים עשויים להועיל בפסיכותרפיה, לטיפול באלכוהוליזם או בהפרעות במצב הרוח כמו דיכאון.
אחר כך הגיעו עשרות שנים של דמוניזציה, טאבו מדעי והפללה.
הגל השני החל בשנים האחרונות, כאשר תרופות פסיכדליות עומדות ממש על סף הכניסה למיינסטרים הפסיכיאטרי, כטיפול בהפרעות נפשיות ובהתמכרויות.
למעבר הזה יש השלכות עמוקות על תחום שבעשורים האחרונים רואה מעט מאוד התקדמות תרופתית, ולמעשה נותר די סטטי עם שוך ההתלהבות מ״עידן הפרוזאק״.
בנוסף לפסילוציבין, נחקרים חומרים פסיכדליים נוספים, כמו איבוגאין (Ibogaine), אלקלואיד פסיכואקטיבי שמופק מצמח האיבוגה, והוכח יעיל לטיפול בהתמכרות, במיוחד להפחתת תסמיני גמילה מאופיואידים.
היום אנחנו בתוך תחרות הפוכה, תקופה בה אוניברסיטאות מתחרות זו בזו על הקמת מעבדות מחקר לתרופות פסיכדליות, יזמים פורצים עם סטארטאפים יצירתיים שמשלבים בין ״ביו״ ל״טכנולוגיה״ וממשלות חותרות לחוקק מדיניות אי-הפללה על פסיכדליה (לא רק למטרות פסיכיאטריות, גם כחומרים לצריכה עצמית, תופעה שמוכרת כמיקרודוזינג - נגיע אליה בהמשך).
האגודה הרב-תחומית ללימודי פסיכדליה, מוסד אמריקאי ללא כוונות רווח, שהיה עד לא מזמן שכוח אל, הפך לאימפריית מחקר והסברה של מיליוני דולרים שמעסיקה 130 חוקרי מוח, רוקחים ומומחי רגולציה עובדים על הכנת הקרקע לקראת מהפכת הפסיכדלים הצפויה.
הקונגרס האמריקאי החליט בספטמבר 2021 להעניק מימון למחקר נרחב בצבא ארה״ב, במטרה ללמוד כיצד עשויות פטריות הקסם המבטיחות להועיל.
הערכת ממשל ביידן היא כי האישורים המיוחלים מ-FDA יתקבלו בארה״ב סביב 2024.
ה- APA, איגוד הפסיכיאטרים האמריקאי יישר קו עם הממצאים המחקריים ופרסם בסוף יולי 2022 נייר עמדה המעניק רוח גבית רבת-ערך לטיפול נפשי נתמך פסיכדליים.
גם צריכת הפנאי מתרחבת והשווקים נפתחים, למשל עם אפשרויות רכישה של חטיפי שוקולד עם פצפוצי מיקודוזינג של פסילוסיבין... (באנגליה, לא חוקי בישראל).
חדשות אחרונות:
-
MDMA ופסילוסיבין אושרו כתרופות מרשם באוסטרליה. ספציפית, מינהל התרופות האוסטרלי (TGA) העניק אישור לטיפול בעזרת פסילוסיבין, הן עבור מטופלים עם דיכאון וחרדה והן עבור חולים המתמודדים עם מחלות מסכנות חיים. פסילוסיבין יהיה זמין בבתי המרקחת באוסטרליה ב-1 ביולי 2023.
-
בקוויבק, קנדה, אושר טיפול בפסילוציבין כחלק מביטוח הבריאות (דצמבר 2022).
-
6 מ-10 אזרחים אמריקאים (61%) תומכים בלגליזציה של טיפולים נתמכי פסיכדלים, 35% מכלל המשתתפים דיווחו על תמיכה "חזקה", כך מצא סקר של UC Berkeley Psychedelics, שפורסם ביולי 2023. יותר ממחצית מהמשיבים (56%) תמכו בקבלת אישור FDA עבור פסיכדליה באמצעות מרשם.
המאבק לאי הפללה
התנועה לאי-הפללה של פסילוסיבין בארה״ב החלה את דרכה לא מזמן, בסוף שנות ה-2010, כאשר דנוור (קולורדו) הפכה לעיר הראשונה שהפסילה פסילוסיבין במאי 2019.
הערים אוקלנד וסנטה קרוז (קליפורניה), הלכו בעקבותיה ביוני 2019 ובינואר. 2020, בהתאמה.
בתחילת אוקטובר 2021 הפכה סיאטל לעיר הגדולה ביותר בארה"ב בה נחקקה אי-הפללה על צריכת חומרים פסיכדליים, עם קבלת החלטה 32021.
ההחלטה אושרה פה אחד:
חקירה, מעצר והעמדה לדין של כל מי שעוסק בפעילויות הקשורות לאנטאוגן (Entheogen) יהיו מעתה בסדר העדיפויות הנמוך ביותר של אכיפת החוק בסיאטל.
הספר How to Change Your Mind, שפורסם לפני 3 שנים ע״י מייקל פולן, זוכה לתהודה עצומה בדרך להפחתת סטיגמה לגבי חומרים פסיכדליים ומחקרי הערכת היעילות שלהם בבריאות הנפש (מחקרים שנחשבו עד לא מזמן למדע פרינג׳י מופרך).
הנה מייקל פולן במפגש Talk at Google:
למרות שפסלוסיבין הוא חומר טבעי שמוכר כבר עשרות אלפי שנים, השימוש בו אסור ברוב מדינות העולם, כולל בישראל.
על פי דיווחים מחקריים עדכניים, לפסילוציבין יש פוטנציאל נמוך לשימוש לרעה, אינו מייצר תלות פיזית והגורמים הרגולטוריים בארה״ב שוקלים להכיר בו כתרופה לטיפול מבוקר עם אסטרטגיית הפחתת הערכת סיכונים (REMS), לאחר שעבר תהליך חקיקה לאי-הפללה במדינת אורגון.
מבחינה תודעתית, נראה כי מתמודדים/ות עם דיכאון מבינים את החשיבות של ליווי פסיכותרפי אחראי בטיפול מבוסס פסילוסיבין. הניתן ע״י מדריכים מנוסים שחוו בעצמם את השפעת החומר הפסיכדלי (Earleywine et al, 2022).
העשור הפסיכואקטיבי
אין מנוס מהכרה בכך שבעשור השלישי של המאה ה-21 דורך כוכבם של החומרים הפסיכואקטיביים:
MDMA ל-PTSD, קטמין ל-OCD ולמניעת אובדנות, קנאביס לכאבים כרוניים ולאוטיזם וקרפדת מדבר קולורדו לדיכאון.
הסמים הרלוונטיים עוברים בשנים אלו תהליכים מחקריים מואצים. ניתן להבחין ממש בגל של פרסומים מקצועיים על השילובים בין פסיכותרפיה לחומרים פסיכואקטיביים במרבית כתבי העת הנחשבים בפסיכיאטריה, נוירולוגיה ופסיכולוגיה קלינית.
עוד מעט נתחיל ללקק קרפדות...
וברצינות:
ב-2021 נערכו ניסויים קליניים לטיפול בדיכאון באמצעות נוסחה תרופתית של 5-MeO-DMT - תרכובת פסיכדלית רבת-עוצמה המיוצרת אנדוגנית על ידי קרפדת המדבר הסונורנית.
איך פסילוסיבין עובדת במוח?
מחקרים בבעלי חיים מגלים שפסילוסיבין מוביל לגמישות סינפטית גבוהה יותר, מעין חיווט מחדש של ממשקים עצביים.
בפעולה נוירלית שדומה לפעולה הטיפולית של קטמין, פסילוסיבין עוזר לדנדריטים, אותם ענפים דקיקים שמתפתחים מתוך גוף התא, לגדול ולפרוש ענפים נוספים.
פלסטיות סינפטית רבה יותר קשורה להפחתת תסמיני דיכאון.
היפר־קישוריות (Hyperconnectivity)
מחקר העלה ממצאים מרתקים על האופן בו פסילוסיבין משפיע על מוח האדם (Mortaheb et al, 2024):
פסילוסיבין מוביל למצב של היפר־קישוריות (Hyperconnectivity) בין אזורים שונים במוח, מה שיכול להסביר את השינויים העמוקים בתפיסה ובתחושת העצמי שהמשתמשים מדווחים עליהם.
המשמעות היא שאזורים שונים במוח מתקשרים ביניהם יותר מהרגיל. יתכן שפעילות מוגברת זו קשורה לחוויות מיסטיות עמוקות, כמו תחושת אחדות עם היקום.
המחקר גילה קשר חזק בין חוויות אישיות במהלך השפעת פסילוסיבין לבין שינויים אובייקטיביים בתפקוד המוחי. המשתתפים שדיווחו על תחושות כמו חיבור עמוק עם היקום ומראות מורכבים הראו עלייה ניכרת בחיבוריות בין אזורי מוח שונים.
בניגוד לעלייה בחיבוריות, המחקר מצא גם ירידה בעוצמת האותות המוחיים באזורים כמו קליפת המוח האחורית והצידית, הקשורים למחשבות על העצמי. ירידה בפעילותם עשויה להסביר את התחושות של התמוססות האגו (ego dissolution) שנחוות תחת השפעת הפסילוסיבין.
החוקרים הציעו מושג חדש, "אֶגוֹטְרוֹפִי" (egotropic), המתאר את השפעות הפסילוסיבין על תחושת האגו. המושג מדגיש כי השינויים בתחושת העצמי חשובים לא פחות מהשינויים החזותיים וההלוצינציות המאפיינים את החוויה הפסיכדלית.
אפקט פלצבו
מחקר חשוב סקר את המורכבות של הערכת היעילות בטיפולים נתמכי פסיכדליים (Sloshower et al, 2023):
עד כמה משפיעה הציפייה של הנבדקים על השיפור בתסמינים?
המחקר מדגיש את האתגר של יישום מערכי ניסוי קליניים יעילים, כאלה שכוללים חלוקה אקראית לקבוצת ניסוי ולקבוצת ביקורת.
בשורה התחתונה נמצא כי כמעט כל המשתתפים בניסויים שנבחנו הצליחו להבחין יפה בין פלצבו לבין חומר פעיל.
מיקרודוזינג של פסילוסיבין
צריכה במינונים נמוכים של חומרים פסיכדליים נרשמה בשנים האחרונות כתופעה העומדת בפני עצמה, ודאי כאשר מדובר בפיטריה שצומחת בר בטבע.
מעט מחקרים בחנו את ההשפעות הנפשיות של מיקרודוזינג כאמצעי להפחתת תסמינים ולשיפור המצב הנפשי. המחקרים שבכל זאת פורסמו לא כללו קבוצת ביקורת ללא מיקרודוזינג, תנאי הכרחי במערך המחקר שנועד להעריך השפעה סיבתית של חומר פעיל.
אבל מחקר שפורסם באמצע 2022 הצליח להתקדם בבחינה אמפירית של היעילות, תוך התבססות על מסד נתונים נרחב ממחקר אחר.
החקרים בדקו מדדי מצב רוח ובריאות נפשית, כולל משימות הבודקות עיבוד קוגניטיבי ופסיכומוטורי אחרי צריכת מיקרודוזינג או בלעדיה.
התוצאות הצביעו על שיפור נתפס במצב הרוח, הגברת הרווחה הרגשית והיכולת הקוגניטיבית, לצד הפחתה במתח, דיכאון וחרדה.
פסילוסיבין מעבר לדיכאון
מחקר זה גם עולם שיש בו אופנות, כמו כל תחום אחר.
חוקרים רציניים בכל העולם אינם ממתינים לחקיקה, הם מבינים שיש פה גילוי רב ערך ומוצאים דברים טובים.
להלן חלק מההפרעות והמחלות שפסילוציבין מסייע למתמודדים עמם:
התמכרויוית
בנוסף לטיפול בדיכאון, פטריות מציגות תוצאות מבטיחות כטיפול בהתמכרויות, למשל כתומכות בגמילה הפיזיולוגית מאלכוהול.
באוניברסיטת קולומביה הבריטית מתנהל מחקר קליני שמנסה להעריך האם פסילוציבין עשוי לתרום לטיפול בהפרעת שימוש באלכוהול. משתתפי המחקר מקבלים את החומר הפסיכדלי במסגרת מבוקרת, לצד מפגשי פסיכותרפיה. החוקרים מקווים שהשימוש בפסילוציבין יעזור לאנשים עם הפרעת שימוש באלכוהול ולהתגבר על ההתמכרות. המחקר עדיין בשלבים מוקדמים, אבל אם יצליח, הוא עשוי לסלול את הדרך לטיפולים חדשים להפרעות שימוש באלכוהול והפרעות התמכרות אחרות.
מחקר שפורסם לאחרונה מלמד על היעילות יוצאת הדופן של טיפול בפסילוציבין למטרת גמילה מעישון.
בניגוד לכלים הפסיכולוגיים והתרופתיים לטיפול בהפרעת תלות בניקוטין, נראה שפסילוציבין פועלת באופן אחר:
היא מאפשרת צורת חשיבה שונה מהנורמה, פותחת אפשרויות תודעתיות חסומות ואפילו משנה בטווח ההשפעה הזמני שלה (4-5 שעות בממוצע) את איכות החיבורים העצביים במערכת העצבים המרכזית.
הפרעות אכילה
פסילוציבין מתגלה גם כהתערבות רלוונטית לטיפול בהפרעות אכילה, לפחות כטיפול משלים.
בהיותו סוכן שינוי מוחי המשפר את ויסות הסרוטונין, פסילוציבין עשוי לסייע בתיקון דפוסי חשיבה נוקשים המאפיינים הפרעות אכילה, לסייע בהתמודדות עם בעיות דימוי גוף ולספק גמישות קוגניטיבית.
סקר מקוון שבחן עמדות כלפי פסיכדליים בקרב 200 מתמודדים/ות עם הפרעות אכילה באנגליה, חשף כי 70% כבר פנו לטיפול משלים כזה או אחר במטרה להקל על תסמיני ההפרעה.
רובם ראו בטיפול נתמך פסיכדליים דרך מבטיחה לפיתוח דרכי טיפול חדשניות, ועם זאת סייגו עם חשש מסוים באשר לתפיסה של פסיכדליה אצל פסיכיאטרים, פסיכולוגים ותזונאים בתחום הפרעות האכילה. כולם הדגישו את נחיצותה של סביבה בטוחה ומפוקחת, המשתלבת עם מערכת יחסים איתנה בין המטופל למטפל (Harding et al, 2021).
הפרעה טורדנית כפייתית
כבר ב-2006 יצא פרסום אנקדוטלי שתיאר שיפור יוצא דופן בתסמיני OCD, שנים רבות לפני ההתעוררות הנוכחית.
החוקרים מצאו שיפור סימפטומטי אצל 9 מתמודדים עם OCD שטופלו בליווי פלוציבין.
ההערכה כיום היא כי פסילוסיבין עשוי להקל על חששות לגבי ספקות ורומינציות, שני רכיבים מרכזיים בבסיס אובססיות.
מחקרים אחרונים הראו כי פסילוסיבין משנה קישוריות תפקודית בין ובתוך אזורי מוח שונים.
רשת מצב ברירת המחדל (DMN), הכוללת מספר איזורי מוח, מעורבת בחשיבה המופנית פנימה והוכחה כפעילה יותר אצל מתמודדים עם OCD.
טיפול בפסילוציבין עשוי לשנות באופן דרמטי ולאפס את הקישוריות התפקודית עם מבני DMN, מה שמוביל להפחתת תסמיני OCD.
מצב האובססיביות הוערך באמצעות מדד של דפוס גלי מוח המכונה שליליות הקשורה לטעויות (error related negativity / ERN).
בעיות בריאות
למשל, חוקרים מאוניברסיטת אוקספורד פרסמו לאחרונה מחקר לפיו לאנשים שניסו תרופה פסיכדלית לפחות פעם אחת בחייהם יש סיכוי נמוך יותר לחלות המחלות לב והסוכרת. המאמר פורסם ב- Scientific Reports. כאשר הממצאים מדגישים צורך במחקר נוסף לחקר הקשר בין פסיכדלים לבין בריאות קרדיולוגית.
במחקר קודם שלהם זיהה צוות המחקר קשרים בין שימוש בחומרים פסיכדליים לאורך כל החיים לבין סיכויים נמוכים יותר להתמודד עם עודף משקל או השמנת יתר, כמו גם סיכויים נמוכים יותר ליתר לחץ דם בשנה האחרונה, שניהם גורמי סיכון למחלות לב -מטבוליות.
מחקרים מלמדים על יעילותה של פסילוסיבין להתמודדות עם כאב ראש צדי (Cluster headache), סוג נדיר אבל כואב מאוד של כאבי ראש שלעיתים קרובות די עמיד בפני טיפולים מסורתיים.
מחקר מסוף 2022, שהתקיים ע״י חוקרים מאוניברסיטת אריזונה, מצביע על כך שפסילוסיבין יכול להיות אפשרות טיפול יעילה למתמודדים עם התופעה.
המחקר כלל אמנם רק מדגם קטן, אבל התוצאות מראות שפסילוציבין הצליח להפחית את התדירות והעוצמה של כאבי הראש אצל 60% מהמשתתפים. יתרה מכך, ההשפעה החיובית נמשכה מספר שבועות לאחר הטיפול.
מחקרים בהווה בוחנים את היעילות של החומר הפעיל גם כטיפול במיגרנה ובכאב ראש קצר טווח נוירלגיפורמי (Neuralgiform) חד-צדדי.
ביקורות
השימוש ב-"Shrooms" אמנם אינו חוקי עדיין במרבית מדינות העולם, למעט במסגרת מחקר אקדמי שאושר בוועדות רגולציה מחמירות, אך העתיד צופן להן גדולות ונצורות.
תופעות לוואי
פסיכולוגים, פסיכיאטרים וחוקרי מוח רבים עודם מתנגדים בתוקף וטוענים בגנות הטיפול בפטריות ההזיה ובכלל בחומרים פסיכדליים.
הציניקנים מתייחסים לתקיעות של הפסיכיאטריה ולחוסר האונים המקצועי שהיא מעוררת.
הסיכונים קיימים בשימוש בפסילוציבין ובחומרים פסיכדליים אחרים, הם עלולים לסבך את הבריאות הנפשית של מי שנוטל אותם.
הטיעונים הביקורתיים אכן מגובים בעדויוית קשות על תופעות לוואי שליליות וחמורות - מפסיכוזה ועד התפרצות סכיזופרניה - כאשר השימוש בפטריות נעשה באופן לא מבוקר.
בנוסף, נטילת תרופות פסיכדליות עלולה להגביר גם את הסיכון לאירועים מוחיים, בייחוד עבור מי שיש לו או למשפחתו היסטוריה של אפילפסיה (Simonsson et al, 2022).
למרות שמטופלים הנוטלים תרופות פסיכדליות אכן נוטים לדווח יותר על תסמינים דמויי פסיכוזה, מחקר עדכני מלמד כי תסמינים פסיכוטיים מוסברים במידה רבה על ידי נוכחותם של קשיים נפשיים אחרים ושימוש בסמים פסיכואקטיביים אחרים במקביל (Lebedev et al, 2021).
יחד עם זאת, במידה והמגמה המחקרית הנוכחית תמשיך בקצב הזה, הפטריות תופענה בצורה זו או אחרת, כבר בשנים הקרובות, בבתי המרקחת.
סיכון להרעלה
מספר השיחות של צעירים אמריקאים שהשתמשו בפטריות להתייעצות במרכזי מידע על הרעלות עלה בחדות מאז 2019 (בדיוק אותה שנה בה המודעות ללגליזציה לפטריות עלתה אף היא).
החוקרים מווירג׳יניה ניתחו מקרים של חשיפה לפסיליציבין בין השנים 2013-2022 בקרב צעירים בגילאי 13-25. תוך מאגר מידע לאומי העוקב אחר מקרי הרעלה (Farah et al, 2024).
במשך עשור מצאו החוקרים כ-4,055 שיחות למרכזים ייעודיים אלו. השיחות תיארו לרוב שאלה לגבי הגעה לבית חולים בגלל הזיות, בלבול, דופק מואץ או חרדה. המחקר שני מקרי מוות, בשניהם נמצאו גם סמים נוספים (פנטניל ואמפטמין).
עד שנת 2018, מספר השיחות השנתיות למרכזי ההרעלות בנוגע לפסיליציבין נותר יציב – אבל החל מ-2019, המספרים קפצו מדי שנה.
ב-2022, מספר השיחות של בני נוער עלה פי 2.5 בהשוואה ל-2018, בעוד מספר השיחות של מתבגרים עלה פי 3.5
תהליכי מדקליזציה גלובליים
"הבעיה" של חברות התרופות, שמיאנו עד לא מזמן לממן מחקרים קליניים מבוקרים להערכת טיפול בדיכאון, הולכת ונפתרת.
זה נכון שמדובר בדרך כלל בחומר טבעיים שקשה יותר למסחר אותם או לרשום עליהם פטנט, אבל הצונאמי המחקרי מאלץ את ענקיות הפרמקולוגיה ליצור פתרונות יצירתיים יותר וללכת עם הזרם.
אם כך, במקביל לאופנה המחקרית המתהווה, מתבצע לאיטו תהליך מדקילזציה: מדקליזציה מתייחסת למעשה למירוץ האינטנסיבי של חברות התרופות הגלובליות במאמץ 'להשתלט על השוק' ולהגיש לנו את החומרים שיתוקפו כתרופות מרשם ממותגות, עם שמות מעוררי שלווה והתפייסות קיומית - כמוסות, טיפות, תרסיסי אף וזריקות. כל זה מתרחש בד בבד עם קמפיין האכזבה הציבורי מתרופות נוגדות הדיכאון מהדור החדש (ציפרלקס, סרוקסט, פרוזאק וקרובי משפחותיהן), שתיעלמנה, ניתן לשער, כבר בשנים הקרובות.
נכון להיום המחקרים על השפעת הפטריות והחומרים הפסיכדליים הנוספים אינם ממומנים על ידי רשויות ממשלתיות ואקדמיות, אלא בעיקר מתבססים על משקיעים פרטיים.
טיפול לעשירים?
טיפול נתמך פסילוציבין יחייב ליווי והנחיה של מטופל, שיעזור למטופל לחוות ולהבין את ההתנסות שיוצרת התרופה הפסיכדלית.
המטפלים הללו יעברו הכשרה ייעודית, מה שייצור כנראה מצב הבו לא כל אחד יוכל להרשות לעצמו לממן עלות של מטפל מוסמך.
במילים אחרות, כרגיל, אנשים עם כיס עמוק יותר יוכלו לאפשר לעצמם מחיר של טיפול פסיכדלי, בעוד רובנו נסתפק בתרופות שמוצעות בעשורים האחרונים.
חבל.
מחקרים נוכחיים ועתידיים מתוכננים לבחון את ההשפעה של חומרים פסיכדליים טבעיים וגם סינתטיים על קבוצות נבדקים דיכאוניים גדולות יותר, לצד מחקרים שיערכו השוואה מקבילה לקבוצות של משתתפים שאינם סובלים מדיכאון.
מהנתונים הקיימים כבר כיום, נראה שלחומרים פסיכדליים, הניטלים באופן תרפויטי מבוקר בשילוב טיפול פסיכולוגי נאות, יש פוטנציאל רב לסייע הקלה על סבלם של דיכאוניים, בעיקר למי שאינם מגיבים לטיפולים קלאסיים ומתמודדים עם דיכאון עמיד.
כך מתאר פרופ׳ ג׳ונסון מביה״ס לרפואה באוניברסיטת ג'ונס הופקינס, החוקר הראשי במחקר החדשני על הטיפול בהתמכרות לניקוטין, את השפעת הפטריה:
״הפסילוסיבין כנראה עובד משום שלפרק זמן קצר הוא כאילו 'מחווט מחדש' את המוח. אזורי מוח שבאופן נורמלי כנראה אינם מתקשרים זה עם זה, מתחילים, כפי הנראה, לתקשר ביניהם, או לתקשר יותר מאשר קודם לכן, בעוד שאזורי מוח שבאופן נורמלי מתקשרים ביניהם – מתקשרים עתה פחות".
מתוך מאמר של אלכס דורון, באתר דוקטורס אונלי, שדיווח על המחקר.
לאחרונה דווח בדה מרקר כי חברת התרופות קומפאס פאתווייס נערכת להנפקה בבורסה, אחרי תהליך מדיקליזציה של הפטריה.
גם מעבדות PsyRx, חברת ביוטק ישראלית, נמצאת בתהליכי פיתוח, כך בדיווח מג׳רוזלם פוסט ביולי 2021.
האם ניתן להפריד בין ההשפעות הפסיכדליות לבין הטיפוליות?
עד לאחרונה האתגר הזה נראה בלתי אפשרי, אבל מחקר פיני חדשני מראה כי ניתן לפצל בין החלק האנטי-דיכאוני בפסיכדליים לבין הרכיב ההזייתי (נבדק על LSD).
נראה שפסילוציבין, בדומה ל-LSD, מעוררת חווית אחדות אוקיאנית, המתאפיינת בתחושה ש״אני זה אחד עם היקום״.
מחקר שפורסם באוגוסט 2021 בכתב העת Journal of Psychopharmacology, מספק כמה עדויות ראשוניות לכך שמינונים גבוהים של קנאביס יכולים אף הם לייצר מצב תודעתי כזה.
איך איוואסקה (Ayahuasca) מפחיתה דיכאון?
ההבטחות הקליניות אותן מציעים חומרים פסיכדליים טבעיים לטיפול בדיכאון אינן מסתכמות בפטריות פסילוסיבין.
יש לנו ארס קרפדות, קראטום וגם איוואסקה (Ayahuasca), חליטת צמחים הלוציגנית מדרום אמריקה, שצומחת פרא על גדות נהר האמזונס, מציעה הפחתה של תסמינים דיכאוניים.
Palhano-Fontes ועמיתיו (2018) פרסם את הניסוי המבוקר הראשון, עם קבוצת ניסוי וקבוצת פלצבו (RCT), בו הוערכה היעילות של איוואסקה לטיפול בדיכאון חמור. התוצאות העלו כי הטיפול הפחית משמעותית את תסמיני הדיכאון.
כנס הרפואה הפסיכדלית 2024
כנס הרפואה הפסיכדלית 2024 יערך במלון דן פנורמה בתל אביב, בתאריכים 28-31 ביולי 2024.
מוזמנים.ות להגיש תקצירים, הן בנושאים הכלליים והן במסלול המיוחד על "פסיכדליה, מלחמה וקונפליקט".
ניתן להגיש גם הצעות לסימפוזיונים ו"סלונים", עד ה-15 ביוני 2024.
מצפים לראותכם בתל אביב בקיץ!
ד״ר קרן צרפתי וד״ר ברנרד לרר
יושבי ראש הכנס
מקורות:
אנדרו ג'ייקובס (2021) מ-MDMA לפסילוסיבין: המהפכה הפסיכדלית מתקרבת לפסיכיאטריה.אתר הארץ, תורגם מתוך ניו יורק טיימס.
Agrawal, M., Richards, W., Beaussant, Y., et al. (2023). Psilocybin-assisted group therapy in patients with cancer diagnosed with a major depressive disorder. Cancer, 1-10. https://doi.org/10.1002/cncr.35010
Amada, N., & Shane, J. (2022). Self-Actualization and the Integration of Psychedelic Experience: The Mediating Role of Perceived Benefits to Narrative Self-Functioning. Journal of Humanistic Psychology. https://doi.org/10.1177/00221678221099680
Aaronson, S. T., van der Vaart, A., Miller, T., et al. (2023). Single-Dose Synthetic Psilocybin With Psychotherapy for Treatment-Resistant Bipolar Type II Major Depressive Episodes: A Nonrandomized Controlled Trial. JAMA Psychiatry. https://doi.org/10.1001/jamapsychiatry.2023.4685
Doblin, R. E., Christiansen, M., Jerome, L., & Burge, B. (2019). The Past and Future of Psychedelic Science: An Introduction to This Issue. Journal of Psychoactive Drugs, 51(2), 93-97. https://doi.org/10.1080/02791072.2019.1606472
Earleywine, M., Low, F., Altman, B. R., & De Leo, J. (2022). How Important Is a Guide Who Has Taken Psilocybin in Psilocybin-Assisted Therapy for Depression? Journal of Psychoactive Drugs. https://doi.org/10.1080/02791072.2022.2047842
Farah, R., Kerns, A. F., Murray, A. C., & Holstege, C. P. (2024). Psilocybin exposures reported to US poison centers: National trends over a decade. Journal of Adolescent Health. https://doi.org/10.1016/j.jadohealth.2024.01.027
Feduccia, A., Agin-Liebes, G., Price, C. M., Grinsell, N., Paradise, S., & Rabin, D. M. (2023). The Need for Establishing Best Practices and Gold Standards in Psychedelic Medicine. Journal of Affective Disorders, 332, 47-54. https://doi.org/10.1016/j.jad.2023.03.083
Goodwin, G. M., Aaronson, S. T., Alvarez, O., et al. (2022). Single-dose psilocybin for a treatment-resistant episode of major depression. New England Journal of Medicine, 387(18), 1637-1648.
Griffiths, R. R., Johnson, M. W., Carducci, M. A., Umbricht, A., Richards, W. A., Richards, B. D., Cosimano, M. P., & Klinedinst, M. A. (2016). Psilocybin produces substantial and sustained decreases in depression and anxiety in patients with life-threatening cancer: A randomized double-blind trial. Journal of Psychopharmacology, 30(12), 1181-1197. https://doi.org/10.1177/0269881116675513
Harding, F., Seynaeve, M., Keeler, J., Himmerich, H., Treasure, J., & Kan, C. (2021). Perspectives on psychedelic treatment and research in eating disorders: A web-based questionnaire study of people with eating disorders. Journal of Integrative Neuroscience, 20(3), 551-560. https://doi.org/10.31083/j.jin2003059
Healy, C. J., Lee, K. A., & D’Andrea, W. (2021). Using Psychedelics With Therapeutic Intent Is Associated With Lower Shame and Complex Trauma Symptoms in Adults With Histories of Child Maltreatment. Chronic Stress. https://doi.org/10.1177/24705470211029881
Lebedev, A. V., Acar, K., Garzón, B., et al. (2021). Psychedelic drug use and schizotypy in young adults. Scientific Reports, 11, 15058. https://doi.org/10.1038/s41598-021-94421-z
Ling, X. S. (2021). Psilocybin induces rapid and persistent growth of dendritic spines in frontal cortex in vivo. bioRxiv. https://doi.org/10.1101/2021.02.17.431629
Lowe, H., Toyang, N., Steele, B., Valentine, H., Grant, J., Ali, A., Ngwa, W., & Gordon, L. (2021). The Therapeutic Potential of Psilocybin. Molecules (Basel, Switzerland), 26(10), 2948. https://doi.org/10.3390/molecules26102948
Moliner, R., Girych, M., Brunello, C. A., et al. (2023). Psychedelics promote plasticity by directly binding to BDNF receptor TrkB. Nature Neuroscience, 26, 1032–1041. https://doi.org/10.1038/s41593-023-01316-5
Moreno, F. A., Wiegand, C. B., Taitano, E. K., & Delgado, P. L. (2006). Safety, tolerability, and efficacy of psilocybin in 9 patients with obsessive-compulsive disorder. Journal of Clinical Psychiatry, 67(11), 1735-1740. https://doi.org/10.4088/jcp.v67n1110
Mortaheb, S., Fort, L. D., Mason, N. L., Mallaroni, P., Ramaekers, J. G., & Demertzi, A. (2024). Dynamic functional hyperconnectivity after psilocybin intake is primarily associated with oceanic boundlessness. Biological Psychiatry: Cognitive Neuroscience and Neuroimaging. Advance online publication. https://doi.org/10.1016/j.bpsc.2024.04.001
Peck, S. K., Shao, S., Gruen, T., et al. (2023). Psilocybin therapy for females with anorexia nervosa: A phase 1, open-label feasibility study. Nature Medicine. https://doi.org/10.1038/s41591-023-02455-9
Paterniti, K., Bright, S., & Gringart, E. (2022). The Relationship Between Psychedelic Use, Mystical Experiences, and Pro-Environmental Behaviors. Journal of Humanistic Psychology. https://doi.org/10.1177/00221678221111024
Raison, C. L., Sanacora, G., Woolley, J., et al. (2023). Single-Dose Psilocybin Treatment for Major Depressive Disorder: A Randomized Clinical Trial. JAMA. Published online August 31, 2023. https://doi.org/10.1001/jama.2023.14530
Reid Robison, M. D., & MBA. (2022). Psychedelics and the Future of Psychiatry. Psychiatric Times, 39(2). https://www.psychiatrictimes.com/view/psychedelics-and-the-future-of-psychiatry
Rootman, J. M., Kiraga, M., Kryskow, P., et al. (2022). Psilocybin microdosers demonstrate greater observed improvements in mood and mental health at one month relative to non-microdosing controls. Scientific Reports, 12, 11091. https://doi.org/10.1038/s41598-022-14512-3
Ross, S. L., Bossis, A., & Kaelen, M. (2022). Psilocybin-assisted therapy for cancer-related pain, anxiety, and depression: A preliminary clinical trial. Frontiers in Psychiatry, 13, 696.
Schindler, E. A. D., Sewell, R. A., Gottschalk, C. H., Luddy, C., Flynn, L. T., Zhu, Y., Lindsey, H., Pittman, B. P., Cozzi, N. V., & D'Souza, D. C. (2022). Exploratory investigation of a patient-informed low-dose psilocybin pulse regimen in the suppression of cluster headache: Results from a randomized, double-blind, placebo-controlled trial. Headache, 62(10), 1383–1394. https://doi.org/10.1111/head.14420
Sloshower, J., Skosnik, P. D., Safi-Aghdam, H., et al. (2023). Psilocybin-assisted therapy for major depressive disorder: An exploratory placebo-controlled, fixed-order trial. Journal of Psychopharmacology. https://doi.org/10.1177/02698811231154852
Sinmonsson, et al. (2022). Prevalence and associations of classic psychedelic-related seizures in a population-based sample. Drug and Alcohol Dependence. Available online August 11, 2022, 109586.
Stephen Ross, Gabrielle Agin-Liebes, Sharon Lo, Richard J. Zeifman, Leila Ghazal, Julia Benville, Silvia Franco Corso, Christian Bjerre Real, Jeffrey Guss, Anthony Bossis, and Sarah E. Mennenga. (2021). Acute and Sustained Reductions in Loss of Meaning and Suicidal Ideation Following Psilocybin-Assisted Psychotherapy for Psychiatric and Existential Distress in Life-Threatening Cancer. ACS Pharmacology & Translational Science, 4(2), 553-562. https://doi.org/10.1021/acsptsci.1c00020
UC Berkeley Center for the Science of Psychedelics. (2023, July 12). UC Berkeley Center for the Science of Psychedelics Unveils Results of the First-Ever Berkeley Psychedelics Survey. Retrieved from https://psychedelics.berkeley.edu/bcsp-first-study-results/
פסיכואדוקציה | פסיכו חינוך בטיפול קוגניטיבי התנהגותי (CBT)
פסיכואדוקציה
פסיכו-חינוך בטיפול
פסיכואדוקציה, שנקראת גם חינוך פסיכולוגי, היא כל הליך בו ניתן חינוך ומידע לאנשים שמחפשים טיפול פסיכולוגי או למי שכבר נמצאים בטיפול.
פסיכואדוקציה, פסיכו-חינוך, עשויה להתאים לכל אדם שמעוניין לקבל ידע מבוסס על הפרעות נפשיות, תהליכים טיפוליים, מידע פיזיולוגי והסברים אפשריים על סיבה ותוצאה בקשרים שבין רגש, מחשבה, התנהגות ותחושות.
היא מקושרת יותר לטיפול קוגניטיבי התנהגותי, שנתן לה דרור ולגיטימציה, אבל פסיכואדוקציה היא חלק חיוני מכל תהליך של התפתחות וצמיחה אישית.
המטופל הגיע גם על מנת ללמוד.
למרות שלאורך המאה ה-20 היה שימוש במונח פסיכואדוקציה, הוא לא היה פופולרי עד שהתחילו תנועות שמתייחסות לסטיגמות על הפרעות נפשיות והתחילה עבודה רצינית להגברת המודעות לבריאות הנפש.
עם המהפכה הקוגניטיבית, הצטיידו מטפלים באיוונטר של טכניקות, דפי עבודה, כלים ואמצעים דידקטיים, שכל תכליתם לעזור למטופל ללמוד על עצמו.
ידע זה כוח
המטרה של פסיכואדוקציה היא לעזור לאנשים להבין יותר טוב קשיים נפשיים ולחיות איתם יותר טוב.
אני זוכר את הטיפול הדינמי שהייתי בו כ-7 שנים. בשלב מסוים של התהליך הפסיכואנליטיקאית שלי הגיבה בצורה מפתיעה למבטים ששלחתי לעבר כוננית הספרים.
ידע... ביקשתי להנות מהחיבור האינסופי למה שאנשים חכמים חשבו וכתבו. ההפתעה הייתה שהמטפלת החכמה שלי קמה מהכורסא לכוננית, בחרה לי ספר, דפדפה רגע בתוכו, הרימה מבט ואמרה: ״הנה, איתן, תקרא מכאן עד כאן עד הפגישה הבאה״.
למה מפתיע?
כי הייתה תקופה ארוכה שהפסיכולוגיה והפסיכותרפיה המסורתיות הפנו קצת את גבן להקניית ידע.
כאילו אומרים, למידה דקלרטיבית, בה רוכשים ידע, זמינה לכל אחד. היא רדודה.
בטיפול פסיכולוגי מקצועי המטופל הגיע כדי לרכוש תובנות, לא כדי לדקלם ערכים באנציקלופדיה.
חוצמזה ידע זה גם הגנתי, ו״אצלי בקליניקה לא עושים יותר מדי אינטלקטואליזציה״.
התפיסה הזו חלפה לשמחתי מהעולם:
מטפלים טובים מכל הגישות הטיפוליות, שבוטחים באיכות מרכולתם, יודעים היום לשקול מהו העיתוי הנכון לספק למטופל ידע ומתי נכון יותר להתייחס לבקשה כהגנה מפני משהו אחר.
פסיכוחינוכיות נחשבת להיבט מהותי בתכניות טיפול.
מתוך רציונל פשוט - מטופלים עם הבנה מקיפה יותר לגבי האתגרים שהם עומדים בפניהם מצוידים בידע על יכולות ההתמודדות האישיות שלהם, על משאבים פנימיים וחיצוניים ועל החוזקות האישיות – הרבה פעמים יכולים להתייחס לקשיים ולהרגיש יותר בשליטה על המצב. יש להם גם יכולת פנימית חזקה יותר לעבוד ולהתקדם לעבר רווחה מנטלית ורגשית.
למשל, מחקר הראה שפסיכואדוקציה עזרה למתמודדים עם סכיזופרניה להפחית גם את שיעור האשפוזים החוזרים וגם את מספר ימי האשפוז בבתי חולים.
גם ברוב הטיפולים בטראומה משתמשים בפסיכואדוקציה, וטוב שכך.
סקירת יעילות של מספר מחקרים מבוקרים תומכת אף היא ביתרונות של התערבויות משפחתיות פסיכו-חינוכיות עבור הפרעות פסיכיאטריות, כולל הפרעה דו-קוטבית, דיכאון מג'ורי, הפרעה טורדנית-כפייתית, שימוש בסמים והפרעת אישיות גבולית (Zhao et al, 2015).
ככה, פשוט ועובד.
לפני כמעט 20 שנה הנחיתי קבוצת תמיכה ממש מאתגרת: סבים וסבתות של נכדים שחולים במחלה פרוגרסיבית, מחלה שממיתה ילדים. היה לי קשה, סוחט, הזמנתי את המשתתפים לספר ולשתף וחלקם עשו כן. אבל היו שניים, פרופסורים אמריטוס, שכל חייהם חקרו וכתבו. הם לקחו על עצמם תפקיד קבוצתי, לפתוח כל מפגש עם סיכום של עדכונים מחקריים שפורסמו בחודש שחלף מאז הפגישה הקודמת של הקבוצה. הם האירו וחיזקו ממקום יקר מאין כמותו, וקולם, כיד מושטת של אצילות וחמלה... בדרכם הייחודית, הם טיפלו בקבוצה...
הרבה אנשים שסובלים מבעיות נפשיות לא יודעים הרבה על המצב שבו הם מאובחנים, למה לצפות מהטיפול בשיחות או מה ההשפעות החיוביות והשליליות של הטיפול התרופתי שקיבלו, והמקורות הספרותיים שקראו עליהם בגוגל יכולים להיות מבלבלים או קשים להבנה.
איך מועברת פסיכואדוקציה?
פסיכואדוקציה מוצעת ברמת הפרט, הזוג והקבוצה והיא מועילה למטופל, להוריו, לבני משפחה אחרים, למטפלים, בני זוג ולחברים.
בקיצור, לכולם.
פסיכואדוקציה יכולה להיות כללית או ספציפית מאוד. כשלעצמה היא אינה גישה טיפולית מובחנת, אולם היא מהווה צעד חיוני בתחילת כל טיפול ובמהלכו, שכן היא מציעה למעורבים בו שקיפות, כנות וידע על התכנית הטיפולית והאסטרגטגיה של המטפל.
היא נותן לאנשים הזדמנות לפתח הבנה נרחבת של המצב הנפשי שמשפיע עליהם ועל מי שקרוב להם.
מטרות של פסיכואדוקציה
לפסיכואדוקציה יש לפחות 4 מטרות, כולן מקדמות את התהליך הטיפולי:
-
להעביר מידע - מדוע הגוף שלך מגיב במצבי חרדה בדיוק הפוך ממה שאתה מבקש ממנו?
-
לתמוך בתרופות ובטיפול - מהם החידושים האחרונים ומה הממצאים העדכניים המחקר על ההפרעה ממנה אתה סובל?
-
לאמן ולתמוך בעזרה עצמית ובטיפול עצמי - אילו אפליקציות וסרטונים יייתנו לך חומר למחשבה אחרי הפגישה שלנו?
-
לתת מקום בטוח לאוורור תסכולים רגשיים - איזו קבוצת פייסבוק מומלצת כמרחב קולגיאלי לשיתוף, מעבר לזמן המוגבל של הטיפול?
דוגמאות לפסיכואדוקציה
מטפל שמנרמל ומסביר למטופל כיצד הפרעה נפשית משפיעה על התפקוד שלו בעבודה.
בי״ח פסיכיאטרי שמספק תמיכה וחינוך לבני משפחה של מאושפזים.
שיעורים פורמליים לתיכוניסטים על הפרעות אכילה (יש כאן סייגים של תכניות מניעה שחייבות להתקיים בתבונה, כדי לא לת רעיונות).
עזרה עצמית וקבוצות תמיכה לעידוד המאובחנים לשתף ביניהם אסטרטגיות ומידע.
יש אנשים שיכולים לקבל פסיכואדוקציה אונליין או בפורמט אלקטרוני כמו סרטון וידאו, או חומרים אודיו-ויזואליים אחרים, ויש אנשים שבוחרים להשתתף בפגישות קבוצתיות עם איש מקצוע.
לא משנה איך פסיכואדוקציה ניתנת - במרפאה, בבי״ס, בחדר המתנה של בית חולים, בטלפון או באינטרנט, היא יכולה להוביל לעלייה בהיענות לדרישות הטיפול.
כשאנשים שמאובחנים בהפרעוה נפשית מבינים מה פירוש ומשמעות האבחנה, גובר הסיכוי שהם יראו את ההפרעה כברת- לטיפול ולא משהו להתבייש בו, שמעיד שהם ״לא נורמלים״. תענוג לשמוע מתמודדים כרוניים שמדברים על ההפרעה ממנה הם סובלים בצורה, מאוזנת, מושכלת, יודעת.
ממש כפי שטיפול ביופידבק מעניק לאדם משוב ביולוגי על מצבו הגופני, כך עושה פסיכואדוקציה לתודעה.
מעורבות משפחתית בפסיכואדוקציה יכולה להגביר היענות ומוטיבציה לטיפול ולהבטיח תמיכה מתאימה במאובחן בזמן הטיפול.
חוץ מלעזור למאובחנים להבין יותר טוב את הנושאים שבטיפול, פסיכואדוקציה גם משחקת תפקיד חיוני בהפחתת הסטיגמה שמאפילה על הפרעות נפשיות.
כשאנשים מבינים ויודעים יותר על מצבים נפשיים ושזו לא תוצאה של בחירות גרועות, למשל, אז יותר קל להם לקבל אנשים עם הפרעה נפשית.
פסיכואדוקציה בקבוצות
פסיכו-חינוך אינו מוגבל למפגשים אישיים בלבד.
ניתן להעביר מידע גם בפורמט קבוצתי.
קבוצות פסיכו-חינוכיות עוזרות למטופלים להישאר מחויבים לטיפול בעיקרי שלהם.
הן מלמדות את המטופלים להימנע מהתנהגויות לא מסתגלות תוך יצירת שינוי התנהגותי חיובי.
בעת ארגון קבוצה פסיכו-חינוכית, על המנחה לעקוב אחר תכנית מובנית ככל הניתן ולפתח תכנית לימודים (עדיף עם מצגות ו/או חומרים מודפסים).
מפגשי הקבוצה אמורים להימשך בין רבע שעה לשעה וחצי ומומלץ לסדר את הכיסאות בצורת ״ח״ ולא במעגל או בשורות.
במהלך מפגשים קבוצתיים פסיכו-חינוכיים, המנחה/ים מנהלים הדרכה אקטיבית ממוקדת ודידקטית.
כדי להבטיח מעורבות של המטופל, על המנחה לעודד תרבות שיח של אינטראקציה, על ידי יצירת סביבה בבה המטופלים מרגישים בנוח לדבר, אך מודעים למגבלות שכופה מטרת הקבוצה (העברת ידע).
מומלץ לשלב סגנונות למידה שונים, זה יותר מעניין. למשל, בגיוון של למידה חזותית, שמיעתית ובאמצעי וידאו.
לסיכום, פסיכואדוקציה עוזרת מאוד לבאר את הטבע של בעיות נפשיות ורגשיות ולבער דעות חשוכות לגביו.
בואו נדבר על הדברים
החשובים באמת
שיחת ייעוץ ממוקדת עם ראש המכון
בזום או פנים אל פנים, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
נכתב ע״י מומחי מכון טמיר
מקורות:
Sarkhel, S., Singh, O. P., & Arora, M. (2020). Clinical Practice Guidelines for Psychoeducation in Psychiatric Disorders General Principles of Psychoeducation. Indian journal of psychiatry, 62(Suppl 2), S319–S323. https://doi.org/10.4103/psychiatry.IndianJPsychiatry_780_19
Zhao S, Sampson S, Xia J, Jayaram MB. Psychoeducation (brief) for people with serious mental illness. Cochrane Database Syst Rev. 2015;9:CD010823
מה הגורמים למאניה דיפרסיה? אטיולוגיה של הפרעה ביפולרית
גורמים וסיבות
להפרעה דו-קוטבית
מהי מאניה דיפרסיה?
הפרעה דו-קוטבית (הפרעה ביפולרית) היא הפרעה נפשית שגורמת לתנודות קיצוניות במצב הרוח, שכוללות ״היי״ רגשי (מאניה או היפומאניה) ושפל (דיכאון).
במצב של דיכאון אפשר להרגיש עצובים או חסרי תקווה ולאבד עניין או הנאה ברוב הפעילויות, וכשזה מתחלף למאניה או היפומאניה (שהיא פחות קיצונית ממאניה) אפשר להרגיש אופוריה, מלא אנרגיה או רגזנות קיצונית.
התנודות האלה במצב רוח יכולות להשפיע על השינה, האנרגיה, הפעילות, השיפוט, ההתנהגות והיכולת לחשוב בבהירות. אפיזודות של תנודות במצב הרוח יכולות להיות נדירות או לקרות כמה פעמים בשנה.
למרות שרוב האנשים יחוו סימפטומים רגשיים בין האפיזודות, יש אנשים שאולי לא יחוו כאלה בכלל.
למרות שהפרעה ביפולרית היא הפרעה לכל החיים, אפשר לנהל את התנודות במצב הרוח וסימפטומים אחרים אם עוקבים אחרי תכנית טיפול.
ברוב המקרים מטפלים בהפרעה ביפולרית עם תרופות וייעוץ פסיכולוגי (פסיכותרפיה).
כמו מרבית ההפרעות הפסיכיאטריות, אין גורם יחיד ובלעדי להפרעה דו-קוטבית, מדובר במצב נפשי מורכב בעל גורמים מרובים, המחייב בדרך כלל שילוב בין תורשה, גנטיקה והשפעה סביבתית:
גורמים סביבתיים
גורמים חיצוניים כגון לחץ או משבר עשויים לעורר נטייה גנטית מוקדמת או תגובה ביולוגית פוטנציאלית:
יש גורמים מקדימים שנמצאו קשורים לפיתוח הפרעה ביפולרית או כאלה שיכולים להוות טריגרים לאפיזודה הראשונה:
-
קרוב משפחה מדרגה ראשונה שסובל מהפרעה ביפולרית
-
תקופות של מתח גבוה ואינטנסיבי, כמו מוות של אדם אהוב או אירוע טראומטי אחר
-
שימוש לרעה בסמים או אלכוהול.
-
הפרעת שימוש בקנאביס קשורה באופן עצמאי לסיכון מוגבר לפיתוח הפרעה דו קוטבית ודיכאון חד קוטבי (Jefsen et al, 2023).
-
ההשפעה של Kindling: לפי השערת ההצתה (Post, 2001) אפיזודות ראשוניות של הפרעת מצב רוח נוטות יותר להיות מושפעות מגורמי לחץ פסיכו-סוציאליים בהשוואה לאפיזודות מאוחרות יותר, עליהן סטרס משפיע פחות.
מחקר מסקרן שפורסם לאחרונה דיווח (בזהירות המתבקשת) על קשר סטטיסטי בין רגישות לגלוטן לבין התקפי מאניה קשים. קשה לגזור מסקנות גורפות מהמחקר, אולם המתאם עצמו מעניין.
תיאור מקרה מ-2021 מתייחס לקשר אפשרי בין טיפול כימותרפי בתרופה מטוטרקסט לפריצת התקף מאניה, מה שכמובן מחייב מחקר מסודר לפני שמגיעים למסקנה.
גורמים ביוכימיים
מומחים סבורים כי הפרעה דו קוטבית נגרמת, לפחות בחלקה, על ידי בעיה בחיווט מוחי ספציפי ובתפקודם של מוליכים עצביים נוירוטרנסמיטרים מרכזיים במוח - נוראדרנלין, סרוטונין, גלוטומט ודופמין.
למשל, תרופות שמשפיעות על רמת הסרטונין והדופמין בסינפסה משפיעות גם על רמת המאניה דפרסיה.
הבעיה היא שהמכניזם הביוכימי הזה מאפיין הרבה מאוד הפרעות נפשיות אחרות, לא רק הפרעה ביפולרית.
השערת הדופמין להסבר מאניה דיפרסיה
מקורות ההשערה הזו בשנות ה-70 של המאה הקודמת.
ממצאים מצטברים ממחקרים פרמקולוגיים וסריקות מוח תומכים בהשערת הדופמין, והראייה העכשווית היא שמצב היפר-דופמינרגי, במיוחד עלייה בזמינות הרצפטור D2 / 3 עומד בבסיס המאניה.
גורמים הורמונליים
היעדר איזון בוויסות הורמונלי נמצא קשור להפרעה ביפולרית:
-
פעילות-יתר של קליפת האדרנל במצבים מאניים.
-
לחץ כרוני גורם להפחתה בשחרור BDNF (גורם נוירוטרופי שמקורו בנוירוקינין), תהליך שפוגע בנוירוגנזה ובנוירופלסטיות.
-
הורמון הגדילה משתחרר עקב גירוי של דופמין ונוראדרנלין ושחרורו מעוכב על ידי סומטוסטטין (Somatostatin). במהלך מאניה תועדו רמות סומטוסטטין מוגברות בנוזל המוח.
גורמים נוירולוגיים
באמצעות סריקות f-MRI, חוקרים הצליחו לזהות שינויים מוחיים מגוונים אצל מתמודדים במצב מאני:
פעילות מופחתת בקליפת המוח החזותית
הקורטקס החזותי מראה פעילות מופחתת בהשוואה לפעילות המוחית באיזור זה אצל נבדקים בקבוצת ביקורת.
מחקר זה מציע כי שינויים באזורים הסנסוריים במוח עשויים להצביע על הפרעה דו קוטבית.
מחקר מסקרן בתחום החישה והתפיסה העלה כי מתמודדים עם אפיזודה מאנית מתקשים יותר לזהות ריחות ״חיוביים״.
האמיגדלה
למרות שמאניה ודידכאון כרוכים זה בזה בהפרעת ביפולרית, מחקר מ-2019 מצא כי פעילות האמיגדלה והחיווט המוחי שלה שונים בקרב מתמודדים עם הפרעה דו קוטבית לעומת מתמודדים עם דיכאון קליני.
הבדלים בחומר הלבן ובגודל חלקים תת-קליפתיים
קיימות עדויות בכמה מחקרים, שמראות עובי ונפח מופחתים בשכבה הסאב-קורטיקלית במוחם של מתמודדים עם הפרעת ביפולרית.
בנוסף, ניכרים פגמים במבנה החומר הלבן.
גורמים גנטיים
גורמים גנטיים מהווים כ-60-80% מהאטיולוגיה של הפרעה דו קוטבית.
למשל, ממצאי מחקר חדש מצביעים על קשר משמעותי בין הפרעות חרדה, הפרעות שינה ודיכאון קליני אצל ההורים - בייחוד דיכאון עם סימפטומים פסיכוטיים - לבין התפתחות הפרעה דו-קוטבית בקרב בוגרים צעירים.
תורשה איננה הסיבה היחידה להפרעה דו קוטבית, אולם יש לה תרומה נכבדת.
מצד שני, גם אם קיימת היסטוריה משפחתית של הפרעת דו-קוטבית, אין הכרח שממשיכיה יסבלו ממנה.
חוקרים ממשיכים לנסות ולזהות גנים ספציפיים הקשורים להפרעה.
סרוטונין
כאמור, ידוע כי קיים קשר בין ההפרעה לרמת הסרטונין במרווח שבין תאי העצב במוח (המרווח הסינאפטי):
יחד עם זאת לא נמצא עדיין פגם בגן המעורב ישירות ביצור הסרטונין או בגן המקודד מרכיבים של המרווח הסינפסטי, פגם שיכול היה להסביר את המרכיב התורשתי של המאניה דפרסיה.
אולם ייתכן והגנים הפגומים, אם ישנם כאלו, אינם משפיעים ישירות על רמת הסרטונין במרווח הסינפטי, למשל מתוך מחקר חדש עולה קשר בין פגם מוקדם ואולי מולד בחלק תוך תאי (מיטוכונדריה) האחראי על הפקת אנרגיה בתאי עצב באיזור ההיפוקמפוס במוח לבין הפרעה דו-קוטבית.
נכון להיום, עדיין לא ידוע על קשר בין הפגם ברמות הסרוטונין של האדם הסובל ממאניה דפרסיה לפגם שנמצא מיטכונודריה של תאי העצב בהיפוקמפוס, אולם ייתכן שקשר שכזה יימצא בעתיד ויסייע בשיפור הטיפול התרופתי והאבחון הגנטי המוקדם של המאניה דפרסיה.
ANT1
אחד המחקרים בנושא נעשה ביפן, בו זיהו החוקרים מוטציות בגן הנקרא ANT1 בקרב מתמודדים עם הפרעה דו-קוטבית.
מתוך המחקר עולה כי ישנו קשר בין גן זה לבין שמירה על סידן, עליה בסרוטונין והתנהגות אימפולסיבית. מצב זה ככל הנראה נובע מתהליך המתחיל בחוסר ב-ANT1 ונזק במטיכונודריה בעקבות זאת, כשפעילות מוגברת של סרוטונין עלולה לפגוע אף עוד יותר במיטוכונדריה.
לטענת החוקרים, מוטציה זו אינה גורמת להפרעה דו-קוטבית, אך קשורה לסיכון מוגבר למצב. נדרש מחקר נוסף בנושא אך ייתכן ויש לתת את הדעת על פיתוח טיפול הממוקד בתפקוד המיטוכונדריאלי.
חלבון CPG2
מחקר חדש שנערך על ידי חוקרים מ- MIT מצא כי רמת החלבון CPG2 פחותה במוחם של מתמודדים עם הפרעה דו-קוטבית. המחקר מתחקה אחר מוטציות ספציפיות בגן SYNE1, שתפקידו לקודד את החלבון, אשר מערערות את תרומתו לתפקוד נוירונים.
ברמה הנוירולוגית, התלמוס מקבל מידע סנסורי ביותר ומשדר אותו לחלק המתאים בקורטקס, שאחראי על תפקודים גבוהים כמו דיבור, תגובות התנהגותיות, תנועה, חשיבה ולמידה.
מספר מחקרים מראים כי הפרעה דו-קוטבית עלולה לנבוע מבעיות בתפקוד התלמוס, המסייע בקישוריות של קלט חושי המוביל ליצירת רגשות.
DNA במיטוכונדריה
מיטוכונדריה היא מעטפת של כל תא.
היא מוכרת בתפקידה בנשימה תאית אבל יש לה תפקידים רבים נוספים כולל נשיאה של חלקים ספציפיים מה DNA.
עדויות לקשר-
ניתוח פתולוגי של מוחות לאחר המוות
DNA מיטוכונדריאלי פגום רבים יותר אצל חולים בהפרעה דו-קוטבית, אנשים שהתאבדו מאשר בקבוצת ביקורת. נמצא שישנם יותר כשלים ב-DNA מיטוכונדריאלי בקרב לוקים במחלה דו-קוטבית.
קומורבידיות
לאנשים שסובלים ממחלות מיטוכונדרי אליות יש במקרים רבים גם מחלות של מצב הרוח (קומורבידיות). מציע כי יש למחלות הללו מנגנונים משותפים.
פולימורפיזמים
נמצאו פולימורפיזמים שקשורים במיטוכונדריה ובמחלה דו-קוטבית.
קשר בין הפרעות נלווית לפריצת הפרעה ביפולרית
ניתן ללמוד על הגורמים להפרעה גם דרך ההפרעות שקשורות אליה:
לאנשים עם הפרעה ביפולרית יכול להיות גם מצב בריאותי או נפשי שמחייב טיפול במקביל.
ישנם מצבים שיכולים להחמיר סימפטומים של הפרעה ביפולרית או להפחית בהצלחת הטיפול, למשל הפרעות חרדה, הפרעות אכילה, הפרעת קשב, ריכוז והיפראקטיביות (ADHD), בעיות של סמים ואלכוהול ותחלואה גופנית, כמו מחלות איסכמיות (לב), בעיות בבלוטת התריס, כאבי ראש והשמנת יתר.
מחקר מעניין שפורסם באמצע 2021 זיהה קשר מעניין בין פנייה של מתבגרים/ות לחדר מיון בגלל פגיעה עצמית, לבין פיתוח הפרעות פסיכוטיות בעתיד.
המחקר מצא כי כ- 18% מהמבקרים במיון בגילאי 11-28 שפנו עקב פגיעה עצמית אובחנו בהמשך החיים כסובלים מהפרעה פסיכוטית או דו קוטבית.
בואו נדבר על הדברים
החשובים באמת
עם ראש המכון
בזום או פנים אל פנים
20 דקות, 140 ש״ח
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
עדכון אחרון:
22 בדצמבר 2023
נכתב ע״י מומחי מכון טמיר
מקורות:
Ashok, A., Marques, T., Jauhar, S. et al. The dopamine hypothesis of bipolar affective disorder: the state of the art and implications for treatment. Mol Psychiatry 22, 666–679 (2017). https://doi.org/10.1038/mp.2017.16
Christopher R.K et al (2020). What we learn about bipolar disorder from large-scale neuroimaging: Findings and future directions from the ENIGMA Bipolar Disorder Working Group. https://scholars.uthscsa.edu/en/publications/what-we-learn-about-bipolar-disorder-from-large-scale-neuroimagin
Cousijn J, Núñez AE, Filbey FM. Time to acknowledge the mixed effects of cannabis on health: a summary and critical review of the NASEM 2017 report on the health effects of cannabis and cannabinoids. Addiction. 2018 May;113(5):958-966. doi: 10.1111/add.14084. Epub 2017 Dec 21. PMID: 29271031.
Dickerson F, Stallings C, Origoni A, Vaughan C, Khushalani S, Yolken R. Markers of gluten sensitivity in acute mania: a longitudinal study. Psychiatry Res. 2012 Mar 30;196(1):68-71. doi: 10.1016/j.psychres.2011.11.007. Epub 2012 Mar 3. PMID: 22386570.
Duffy A, Goodday S, Keown-Stoneman C, Grof P. The Emergent Course of Bipolar Disorder: Observations Over Two Decades From the Canadian High-Risk Offspring Cohort. Am J Psychiatry. 2019 Sep 1;176(9):720-729. doi: 10.1176/appi.ajp.2018.18040461. Epub 2018 Dec 11. PMID: 30525908.
Jain A, Mitra P. Bipolar Affective Disorder. [Updated 2021 May 18]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK558998/
Kato, T.M., Kubota-Sakashita, M., Fujimori-Tonou, N. et al. Ant1 mutant mice bridge the mitochondrial and serotonergic dysfunctions in bipolar disorder. Mol Psychiatry 23, 2039–2049 (2018). https://doi.org/10.1038/s41380-018-0074-9
Kazour F, Atanasova B, Mourad M, El Hachem C, Desmidt T, Richa S, El-Hage W. Mania associated olfactory dysfunction: A comparison between bipolar subjects in mania and remission. J Psychiatr Res. 2022 Dec;156:330-338. doi: 10.1016/j.jpsychires.2022.10.038. Epub 2022 Oct 20. PMID: 36323136.
Koen Bolhuis, Ulla Lång, David Gyllenberg, Antti Kääriälä, Juha Veijola, Mika Gissler, Ian Kelleher, Hospital Presentation for Self-Harm in Youth as a Risk Marker for Later Psychotic and Bipolar Disorders: A Cohort Study of 59 476 Finns, Schizophrenia Bulletin, 2021;, sbab061, https://doi.org/10.1093/schbul/sbab061
Korgaonkar MS, Erlinger M, Breukelaar IA, Boyce P, Hazell P, Antees C, Foster S, Grieve SM, Gomes L, Williams LM, Harris AWF, Malhi GS. Amygdala Activation and Connectivity to Emotional Processing Distinguishes Asymptomatic Patients With Bipolar Disorders and Unipolar Depression. Biol Psychiatry Cogn Neurosci Neuroimaging. 2019 Apr;4(4):361-370. doi: 10.1016/j.bpsc.2018.08.012. Epub 2018 Aug 31. PMID: 30343134.
Mertens J, et ak; Pharmacogenomics of Bipolar Disorder Study, Mi S, Brennand KJ, Kelsoe JR, Gage FH, Yao J. Differential responses to lithium in hyperexcitable neurons from patients with bipolar disorder. Nature. 2015 Nov 5;527(7576):95-9. doi: 10.1038/nature15526. Epub 2015 Oct 28. Erratum in: Nature. 2016 Feb 11;530(7589):242. Alba, Martin [Corrected to Alda, Martin]. PMID: 26524527; PMCID: PMC4742055.
Miklowitz DJ, Johnson SL. The psychopathology and treatment of bipolar disorder. Annu Rev Clin Psychol. 2006;2:199-235.
Post RM, Leverich GS, Xing G, Weiss RB. Developmental vulnerabilities to the onset & course of bipolar disorder. Developmental Psychopathology. 2001;13:581–598.
Shaffer, J.J., Johnson, C.P., Fiedorowicz, J.G. et al. Impaired sensory processing measured by functional MRI in Bipolar disorder manic and depressed mood states. Brain Imaging and Behavior 12, 837–847 (2018). https://doi.org/10.1007/s11682-017-9741-8
Weiss, R. B., Stange, J. P., Boland, E. M., Black, S. K., LaBelle, D. R., Abramson, L. Y., & Alloy, L. B. (2015). Kindling of life stress in bipolar disorder: comparison of sensitization and autonomy models. Journal of abnormal psychology, 124(1), 4–16. https://doi.org/10.1037/abn0000014
אנהדוניה | אובדן היכולת להרגיש הנאה ולחוות עונג בחיים
מהי אנהדוניה?
אנהדוניה, או אִי-נֶהֱנוּת, היא חוסר יכולת להרגיש הנאה.
המושג אנהדוניה נטבע ב-1896 על ידי הפסיכולוג הצרפתי תאודול ריבו והוא נחשב לסימפטום נפוץ של דיכאון וכן של הפרעות נפשיות אחרות, כמו סכיזופרניה או הפרעה דו-קוטבית.
כולנו מבינים מהי תחושת עונג.
אנחנו מצפים ומייחלים להגעתה.
יש דברים שנותנים טעם בחיים: צחוק של ילד, רכיבה על אופניים, האזנה למוזיקה שנכנסת ללב או התענגות על כוס יין איכותי במיוחד.
אבל יש אנשים שמאבדים את זה, ומה שפעם שימח אותם כבר לא מסב להם תחושת הנאה וזו בדיוק אנהדוניה.
סוגים של אנהדוניה
בגדול, פסיכולוגים ופסיכיאטרים מתייחסים לשני סוגים עיקריים של אנהדוניה:
אנהדוניה פיזית
חוסר הנאה מתחושות גופניות, למשל חיבוק משאיר תחושה ריקה במקום למלא כמו פעם. או טעם של אוכל שממש אוהבים מרגיש פתאום תפל.
אפילו מיניות מאבדת את תחושת התגמול שהיא משרה ומעוררת.
כאשר תגמול ההנאה נעדר, כל מערכת החיזוקים האישית משתנה ללא הכר.
ואכן, צוות חוקרים מצא כי החוויה האנהדונית השכיחה ביותר שדווחה במדגם של משתתפים דיכאוניים הייתה חוסר מוטיבציה (Rozjabek et al, 2023).
התחושה של הדיכאוני היא שאין בשביל מה.
אנהדוניה חברתית
אנהדוניה חברתית מוגדרת כחוסר עניין והיעדר חשק בכל מה שקשור ביחסים בין אישיים וחוסר הנאה בסיטואציות חברתיות.
מטבע הדברים היא כוללת לעיתים קרובות נסיגה חברתית.
מחקר מ-2016 מלמד כי אנהדוניה חברתית עשויה לערער את תפקוד מערכות היחסים הרומנטיות על ידי צמצום והביטחון והרגשות החיוביים כלפי הפרטנר / ית, דרך תחושותיו של בן הזוג כלפי עצמו.
בנוסף, אובדן הליבידו בזוגיות עלול לפגוע באינטימיות של מערכות יחסים רומנטיות ויחסי המין עלולים להפוך למטלה במקום לחוויה מספקת.
אנהדוניה יכולה להפוך את היחסים עם הסובבים למאבק של ממש, בעיקר כאשר הם לא מצליחים להבין מדוע האדם האהוב עליהם מקפיד כל כך להימנע מפעילויות שעושות לכולנו נעים.
ויש גם פעילויות משותפות:
אצל מתמודדים/ות עם אנהדוניה הזמנות לאירועים הופכות למטלה מייסרת, עונש ש״הלוואי וייגמר כבר״.
הם מדלגים עם שלל טענות ומענות על מפגשים חברתיים, טיולים משפחתיים, הופעות ומסיבות ואפילו מוותרים על מפגשי אחד על אחד, שדורשים פחות התגייסות חברותית.
בלי טיפול המתמודדים מתחילים להאמין שאין להם יכולת בין-אישית מספקת ואפילו לפתח חרדה חברתית, שהולכת ומתחזקת כאשר ההרגשה שהם לא משתלבים מתקבעת, בעיקר במפגש עם זרים.
החרדה החברתית יכולה לצמוח כהסבר לקשיי ההשתלבות, כאשר הם נוטים לייחס את הבעיה ללקות בין-אישית שאינה באמת קיימת.
מעבר לכך, מערכות יחסים משגשגות על בסיס התעניינות, אכפתיות ופידבקים חיוביים, ובלעדיהם הן עלולות לנבול.
דמיינו שאתם לא יכולים להגיד למישהו שאתם אוהבים אותו או שהיה לכם ממש כיף לבלות איתו את היום.
ככה זה בדיוק אצל אנשים עם אנהדוניה, פשוט כי הרגשות החיוביים פחות זמינים עבורם.
בנוסף, ניתן לראות אנהדוניה גם באמעות 5 מימדים בהם היא באה לידי ביטוי:
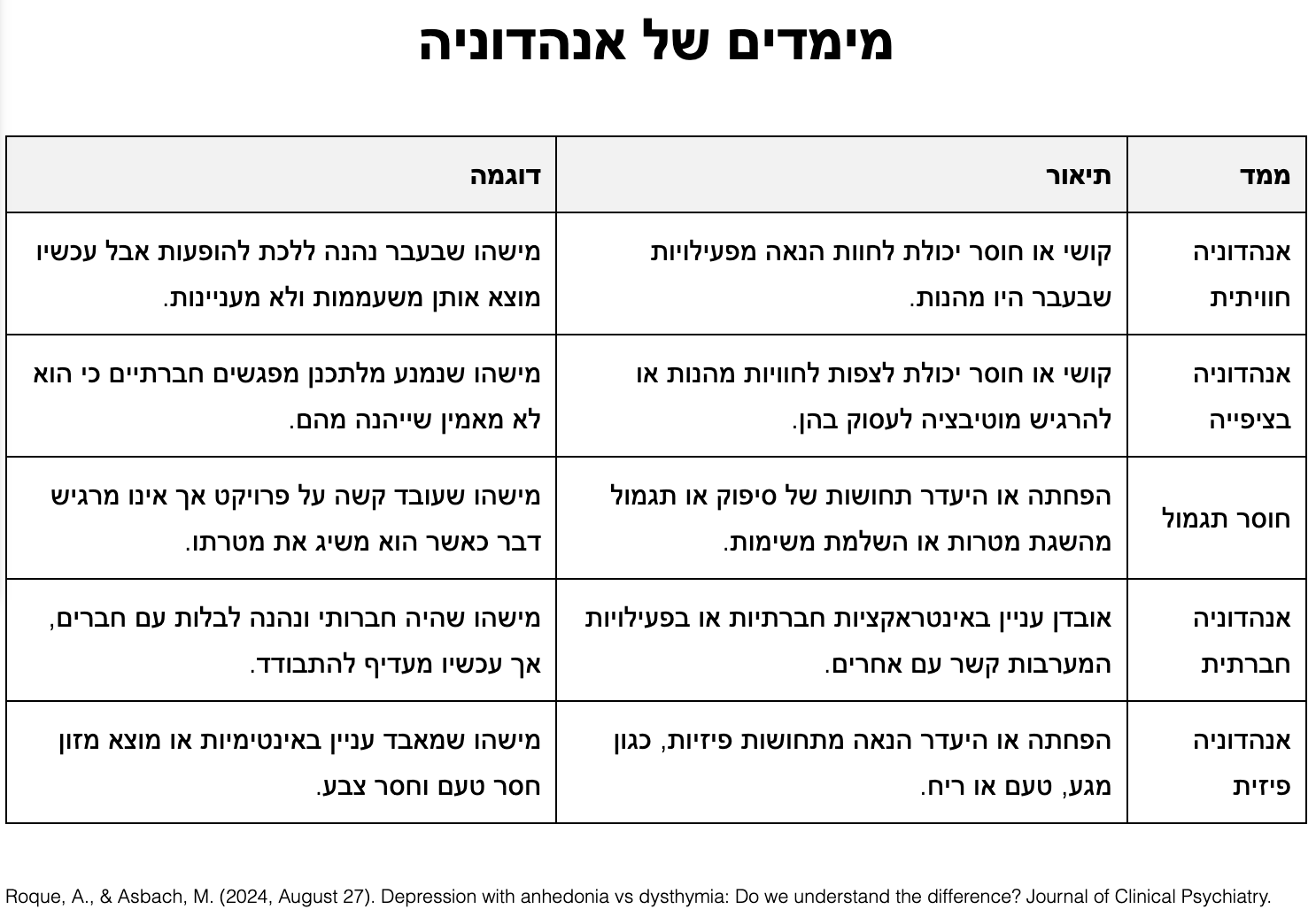
אנהדוניה כתופעה על גבי ספקטרום
חוקרים מאמינים שאנהדוניה היא לא מצב של שחור או לבן, אלא ממוקמת על ספקטרום:
יש כאלה שלא ירגישו הנאה בכלל ויש כאלה שאצלם הרגשות מתעמעמים, אז כן יכול להיות שהם עדיין יאהבו לאכול גלידה או להקשיב מוזיקה אבל הם כבר לא ייזמו את הפעילויות הללו בתדירות שמתקרבת להתנהגות הקודמת שלהם.
מה גורם לאנהדוניה?
מבחינת הגורמים, אנהדוניה קשורה מאוד לדיכאון, אבל לא חייבים להיות מדוכאים או להרגיש עצובים בשביל להיות אנהדונים.
אנהדוניה משפיעה על מתמודדים הפרעות נפשיות אחרות, לא רק דיכאון.
למשל, בסכיזופרניה היא נחשבת למאפיין ליבה, כבר מימי זיהוי המחלה על ידי הפסיכיאטרים קרפלין ובלוילר.
היא יכולה להופיע גם אצל חולים עם בעיות בריאותיות שלא נראות קשורות, כמו פרקינסון, סוכרת, מחלת לב איסכמית ובעיות של שימוש בחומרים.
היבטים נוירולוגיים
חוקרים סבורים כיום שאנהדוניה יכולה להיות קשורה לשינויים בפעילות במוח, למשל בעיה בדרך שהמוח מייצר או מגיב לדופמין, שהוא נוירוטרנסמיטור משפר מצב רוח.
מחקרים ראשוניים על חולדות הראו שנוירונים של דופמין באזור בקורטקס, שנקרא קליפת המוח הקדם מצחית (פרה-פרונטלית) נוטים להיות אקטיביים מדי בסריקות מוח של מתמודדים עם אנהדוניה, ובאיזשהו אופן זה מפריע לנתיבים ששולטים באופן בו אנחנו מחפשים תגמולים וחווים אותם.
ההשערה הרווחת בקרב חוקרי מוח היא שחומרת האנהדוניה קשורה לחסר בפעילות של הסטריאטום הוונטרלי, שבתוכו שוכן גרעין האקומבנס, ולעודף פעילות באזור הוונטרלי של הקורטקס הפרה-פרונטלי (כולל קליפת המוח האורביטופראונטלית).
טיפול פסיכולוגי ותרופתי
מבחינת טיפול פסיכולוגי, אנהדוניה יכולה להיות מורכבת.
הצעד הראשון הוא לזהות את סימני השאלה הלא ידועים שגורמים למצב, להתמקד בטיפול בבעיה שזוהתה ולקוות שהאנהדוניה תפחת כתוצאה מכך.
זה בעיקר נכון כשהגורם הוא דיכאון.
אנשים שנוטלים תרופות נוגדות דיכאון, בד״כ תרופות מקבוצת SSRI, או מעכבי ספיגה חוזרת בררניים של סרוטונין, עשויים להרגיש שיפור באנהדוניה, לצד הפחתת תסמיני הדיכאון, אבל זה לא מחייב.
למעשה, לפעמים התרופות נוגדות הדיכאון דווקא מקהות תחושות ורק מחמירות את הבעיה.
מדענים עובדים למצוא טיפולים חדשים למטופלים עם אנהדוניה שאינם מגיבים טוב לתרופות SSRI ולטיפול בשיחות, המוגדרים בשלב מסוים כסובלים מדיכאון עמיד.
אחד הטיפולים הניסיוניים שנראים מבטיחים הוא קטמין, תרופה שידועה בעיקר כסם מסיבות שיש לו גם אפקט נוגד דיכאון.
כמו תמיד, נדרשים עוד מחקרים, אבל לפחות מחקר אחד מצא שנבדקים עם דיכאון דו-קוטבי שסבלו מאנהדוניה חוו הקלה בסימפטומים 40 דקות אחרי שהם קיבלו עירוי קטמין.
קשה לאבד תחושת הנאה ממשהו שסיפק בעבר הנאה ושמחה, אבל אנהדוניה יכולה להיות זמנית.
בעזרת איש/ות מקצוע מיומן בתחום בריאות הנפש, ניתן לטפל ביעילות בהפרעה ולשפר את המצב.
בואו נדבר על הדברים
החשובים באמת
עם ראש המכון / מומחה ספציפי-
בזום או פנים אל פנים (140 ש״ח)
התכתבו עם איש מקצוע במענה אנושי
(לפעמים לוקח זמן, אבל תמיד עונים):
כתיבה:
איתן טמיר, MA, ראש המכון
עדכון אחרון:
19 בדצמבר 2023
מקורות:
Assaad L, Lemay EP Jr. Social Anhedonia and Romantic Relationship Processes. J Pers. 2018 Apr;86(2):147-157. doi: 10.1111/jopy.12300. Epub 2017 Feb 10. PMID: 28002619.
Gorwood P. Neurobiological mechanisms of anhedonia. Dialogues Clin Neurosci. 2008;10(3):291-9. doi: 10.31887/DCNS.2008.10.3/pgorwood. PMID: 18979942; PMCID: PMC3181880.
Guo L. Anhedonia. Osmosis by Elsevier. Accessed September 8, 2023. https://www.osmosis.org/answers/anhedonia
Horan, W. P., Kring, A. M., & Blanchard, J. J. (2006). Anhedonia in schizophrenia: a review of assessment strategies. Schizophrenia bulletin, 32(2), 259–273. https://doi.org/10.1093/schbul/sbj009
Kuntz, L. (2023, September 10). Anhedonia in Major Depressive Disorder: Understanding Patient Burden. Psychiatric Times. Retrieved from https://www.psychiatrictimes.com/view/anhedonia-in-major-depressive-disorder-understanding-patient-burden
Rozjabek HM, Macey J, Marshall C, et al. Qualitative study to assess the patient perspective on anhedonia symptoms and impacts in major depressive disorder. Poster presented at the 2023 Psych Congress; September 6-10, 2023. Nashville, TN.
Roque, A., & Asbach, M. (2024, August 27). Depression with anhedonia vs dysthymia: Do we understand the difference? Journal of Clinical Psychiatry. Retrieved from https://www.psychiatrictimes.com/view/depression-with-anhedonia-vs-dysthymia-do-we-understand-the-difference
שיחת הכוונה לקבלת המלצה על הפסיכולוג/ית שלך:
מטפלי CBT מומלצים
מה חדש?
-
טיפול בהתמכרות לריטלין ואטנט | מעודכן 2025
טיפול בהתמכרות לריטלין גמילה וניקיון מהתמכרות לסטימולנטים הם תהליך מורכב אבל אפשרי. אין פתרון בזק, אין גלולת קסם…
-
טיפול רגשי על ציר הזמן | מפרויד ועד GPT
מנקודת מבט היסטורית, המושג "טיפול רגשי" קשור בהתפתחות הפסיכולוגיה המודרנית. בלועזית, טיפול רגשי נקרא "פסיכותרפיה", מילה ביוונית שפירושה…
-
19 טכניקות CBT מומלצות למבוגרים עם ADHD
אנשים שחיים עם הפרעת קשב (ADHD) חווים את העולם אחרת - הרבה יצירתיות אבל גם חוויה של כאוס שמחייבת…
-
סימנים של התמכרות לריטלין, אטנט או ויואנס
מוטרדים שהילד מפתח תלות בריטלין / אטנט / ויואנס? זה מתחיל באבחנה של הפרעת קשב וריכוז, אחריה מגיע…
דברו איתנו עוד היום להתאמת פסיכולוג או פסיכותרפיסט בתל אביב ובכל הארץ! צור קשר
 מכון טמיר לפסיכותרפיה
מכון טמיר לפסיכותרפיה